ANTECEDENTES
La estenosis traqueal posintubación es una afectación sofocante y potencialmente mortal, descrita por primera vez por Macewen en 1880.1 La granulación o cicatrización en la luz traqueal se incrementa después de una lesión o isquemia causada por el manguito de la cánula orotraqueal, que resulta en reducción de la luz traqueal después de la extubación.2 El tamaño inadecuado del tubo, la presión excesiva del manguito y los periodos de intubación prolongados dan como consecuencia una lesión traqueal.
Para la semana epidemiológica 33 del 2021 la muerte materna en México fue del 39.8%, secundaria a infección por SARS-CoV-2 confirmada.3 Ante esta situación existen más casos en los que las embarazadas requirieron ventilación mecánica. La estenosis traqueal es una complicación poco frecuente en pacientes con intubación prolongada; sin embargo, cuando esta ocurre en el embarazo una opción son los procedimientos temporales que disminuyan los síntomas de la madre durante el embarazo o practicar un tratamiento definitivo a la finalización del mismo.
En 1965 Grillo llevó a cabo un examen de necropsia de laringe y tráquea en 30 pacientes que fallecieron en el hospital mientras recibían asistencia respiratoria a través de tubos endotraqueales.4 La evaluación macroscópica y microscópica reveló un patrón constante de daño a la pared traqueal relacionado con el sitio del balón. En general, cuanto mayor es la duración de la ventilación mecánica mayor es la lesión a la tráquea. Otros estudios confirmaron que el insuflado del manguito del tubo orotraqueal mayor de 25 mmHg se asocia con necrosis traqueal.4
Las lesiones de la vía aérea superior, relacionadas con la ventilación mecánica invasiva prolongada, predisponen a las complicaciones traqueales que pueden evitarse con la traqueostomía temprana. El objetivo de este reporte de caso es describir el procedimiento diagnóstico y tratamiento de una paciente con estenosis traqueal secundaria a intubación prolongada y el seguimiento de su embarazo.
CASO CLÍNICO
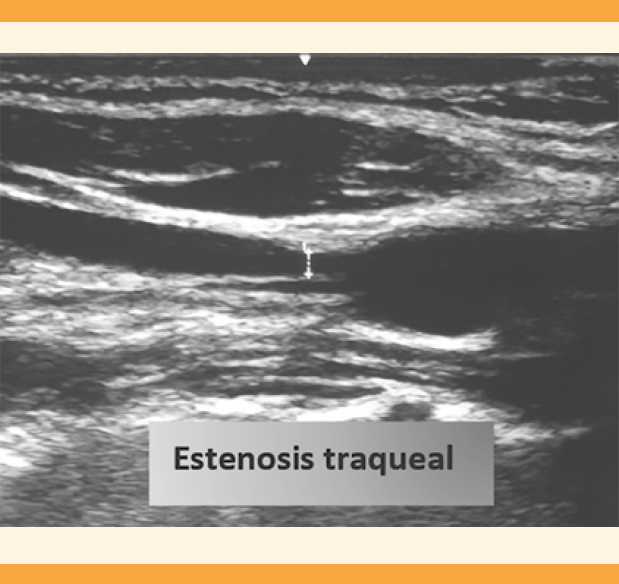
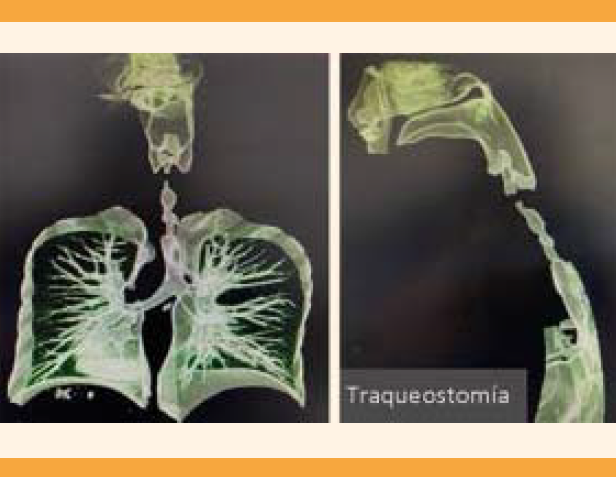
Paciente de 25 años, que a las 18.6 semanas de embarazo tuvo un evento vascular cerebral de tipo hemorrágico (hemorragia intraparenquimatosa parietal izquierda Fisher III) secundario a una malformación arteriovenosa y edema cerebral. Ingresó a la unidad de cuidados intensivos donde requirió ventilación mecánica invasiva durante 28 días; se dio de alta a los 31 días de estancia intrahospitalaria. En las siguientes semanas persistió con: estridor, sibilancias al esfuerzo y disnea. En marzo de 2021 acudió al servicio de Urgencias debido a dificultad respiratoria y estridor. Durante la exploración física tuvo taquipnea de 31 rpm, taquicardia de 115 lpm y saturación de oxígeno del 90%. Se le administraron 3 litros por minuto de oxígeno por puntas nasales; con esto se consiguió que la saturación de oxígeno alcanzara 98%. El ultrasonido de la vía aérea evidenció la estenosis traqueal, de aproximadamente el 60% de la luz. (Figuras 1 y 2) El ultrasonido obstétrico reportó 26.3 semanas de gestación, con feto único vivo, en presentación pélvica, situación longitudinal, dorso anterior izquierdo, peso fetal estimado de 627 ± 92 gramos, percentil menor de 3, líquido amniótico cualitativamente normal, máximo de 5.1 cc, placenta corporal anterior, grado I de Grannum. No se encontraron alteraciones estructurales evidentes, ni marcadores ultrasonográficos para cromosomopatías de las detectables para las semanas de gestación, el índice de pulsatilidad medio de las arterias uterinas se reportó dentro de la normalidad. La tomografía de cráneo advirtió la existencia de una malformación arteriovenosa temporal superior y caudal izquierda, restos de hemosiderina por eventos hemorrágicos antiguos. La tomografía de cuello reportó una estenosis traqueal del 54% de la luz, a la altura de T1-T2 (Figura 3). Se solicitó la interconsulta con los otorrinolaringólogos para la colocación de un stent traqueal o la traqueostomía. Debido a que la estenosis se localizaba entre T1 y T2 se consideró que se trataba de una posición anatómica inadecuada para la colocación del stent, por lo que se optó por la aplicación de una cánula de traqueostomía. El procedimiento se efectuó sin complicaciones para la madre y el feto. El embarazo transcurrió sin contratiempos hasta la finalización.
DISCUSIÓN
La estenosis traqueal es difícil de tratar y puede requerir una intervención quirúrgica que va desde la dilatación con balón hasta la resección traqueal.5
La estenosis es la complicación a largo plazo más común después de la intubación orotraqueal.6 La incidencia va del 10 al 22%, con 1 a 2% de pacientes sintomáticos.7
La elevación del diafragma durante el embarazo y la función pulmonar reducida hacen que los síntomas de dificultad respiratoria puedan exacerbarse. Existen publicaciones de pacientes con estenosis subglótica tratadas de forma conservadora. La resección traqueal durante el embarazo la reportó Naqvi en 2015, efectuada en el primer trimestre, con desenlace exitoso por parto a las 36 semanas de gestación. Las medidas de apoyo, como la dilatación traqueal, la mezcla de gas helio o la traqueostomía, a menudo son suficientes para aliviar los síntomas y permitir un parto seguro.8
En 2020 Heichel publicó seis casos de pacientes a quienes se practicó la dilatación traqueal con balón para tratar la estenosis de la vía aérea; en todos los casos los fetos tenían más de 36 semanas de gestación.9
Debido a la insuficiencia respiratoria aguda de la paciente del caso, a diferencia de los casos publicados por Naqvi y Heichel, los riesgos de salud de la madre al retrasar el tratamiento eran mayores.8,9 Por eso se plantearon tres opciones de tratamiento: el nacimiento de un neonato extremadamente prematuro para permitir el tratamiento definitivo de la madre, la traqueostomía que podría minimizar las complicaciones inmediatas, pero también podría poner en riesgo la salud de la madre a largo plazo u optar por la reparación definitiva durante el embarazo. Se consideró que la dilatación con balón, la resección y reconstrucción traqueal durante el embarazo era el enfoque que ofrecía el mejor desenlace a corto y largo plazo, con riesgo mínimo. Sin embargo, los otorrinolaringólogos consideraron que la paciente no era apta para la dilatación ni para la resección traqueal debido a la extensión, localización y grado de dilatación traqueal; por eso se optó por la traqueostomía.
El caso aquí expuesto ilustra cómo la evaluación multidisciplinaria puede contribuir a la toma de decisiones terapéuticas para un procedimiento temporal o uno definitivo durante el embarazo. En la paciente del caso se optó por una medida temporal debido al daño particular a la vía aérea. Con base en los casos reportados, el embarazo en sí no es el que determina cómo debe tratarse sino las características específicas de la paciente, la extensión, localización y grado de lesión para optar por un tratamiento temporal o definitivo, como la dilatación traqueal, la colocación de un stent, la traqueostomía o la reconstrucción traqueal definitiva.











 nueva página del texto (beta)
nueva página del texto (beta)