ANTECEDENTES
Los paragangliomas son tumores neuroendocrinos que suelen originarse en las células cromafines. Se clasifican según la secreción de catecolaminas y en el caso de los productores de hormonas se asocian con síntomas inespecíficos, como cefalea y palpitaciones, y en algunos casos hipertensión paroxística, síncope urinario y hematuria.1
Los paragangliomas localizados en la médula adrenal se denominan feocromocitomas. Aparecen en menos de 0.05% de todos los tumores vesicales y en menos de 1% de todos los feocromocitomas. En el tracto genitourinario son poco frecuentes; sin embargo, la vejiga es el sitio más común de manifestación (79.2%), seguido de la uretra (12.7%), pelvis (4.9%) y uréter (3.2%). Mantienen una relación de 3:1 entre mujeres y hombres, y suelen aparecer entre la segunda y tercera décadas de la vida.2
Los síntomas varían desde ataques de cefalea asociada con la micción y palpitaciones, incluso síntomas inespecíficos, como parestesias y disnea; sin embargo, 17% de los paragangliomas vesicales no son hormonalmente activos, lo que dificulta establecer el diagnostico.3 La mayor parte de los paragangliomas asintomáticos solo pueden diagnosticarse mediante estudios histopatológicos.4
Entre 5 y 15% de los paragangliomas vesicales son malignos;5 sin embargo, no se han establecido criterios histológicos para distinguir entre tumores benignos y malignos. La invasión local o metástasis a distancia confirman que el tumor es maligno.6
El tratamiento de elección consiste en resección quirúrgica, incluida la resección transuretral, cistectomía parcial o cistectomía total.7 Con el avance en las técnicas de laparoscopia, la cistectomía parcial se ha convertido en el tratamiento de elección.8 La técnica laparoscópica asistida por robot ha permitido efectuar una disección más precisa, además de los beneficios ya establecidos del abordaje laparoscópico como: estancia hospitalaria, tiempo de recuperación y sangrado menores.
El seguimiento es necesario para detectar recurrencias tardías. Deben realizarse estudios de imagen, orina y cistoscopia de forma regular, aunque no se ha establecido un consenso para la frecuencia de los mismos.9
CASO CLÍNICO
Paciente de 61 años de edad, sin antecedentes de relevancia para el padecimiento actual, quien acudió al servicio médico por hematuria macroscópica, formadora de coágulos amorfos, intermitente, asociada con síntomas urinarios irritativos, ansiedad, palpitaciones y mareo durante la micción.
Durante la exploración física se reportó tensión arterial de 130-80 mmHg, sin datos patológicos adicionales. Se realizaron estudios hormonales, con determinación de catecolaminas (adrenalina, noradrenalina y dopamina), metanefrinas (metanefrina y normetanefrina) y ácido vanililmandélico en orina de 24 horas, que se encontraron dentro de los parámetros normales. El gamagrama con metayodobencilguanidina (MIBG) mostró hipercaptación vesical, sin localizar tejido cromafin en otros sitios.
En la urotomografía se observó una lesión en la pared vesical anterior de 2.5 cm. Se efectuó cistoscopia con resección transuretral del tumor vesical en forma parcial (Figura 1). El reporte de patología fue paraganglioma vesical, por lo que se llevó a cabo cistectomía parcial laparoscópica asistida por robot.
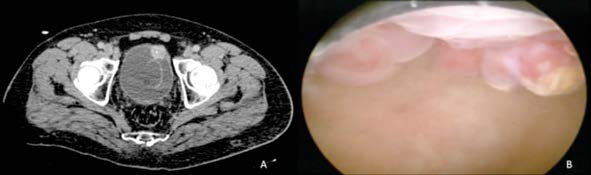
Figura 1 Tomografía (A) y cistoscopia (B) que evidencian una lesión tumoral en la pared vesical anterior de 2.5 cm.
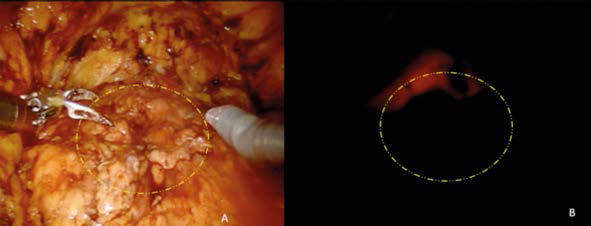
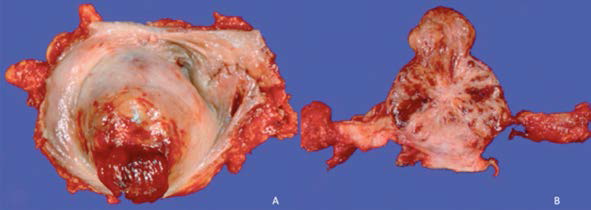
Con el efecto de anestesia general, se colocó al paciente en posición de litotomía y se efectuó cistoscopia delimitando con energía monopolar el margen quirúrgico. De forma simultánea se inició el neumoperitoneo y el procedimiento laparoscópico asistido por robot, además de realizar la disección del espacio extraperitoneal, desinsertando el ligamento umbilical medio. Después de la disección vesical, mediante transiluminación (Figura 2) por cistoscopia se guía el corte peritumoral, respetando un margen de 2 cm a la lesión (Figura 3), se completa la cistectomía de forma parcial (Figura 4) y a continuación se reparó la vejiga en dos planos con sutura V-Lock (Figura 5). El paciente tuvo evolución satisfactoria, por lo que egresó dos días después del posoperatorio y se le retiró la sonda Foley a los 7 días. Del procedimiento quirúrgico se obtuvo una tumoración de consistencia ahulada de 2.5 cm (Figura 6) y el reporte histopatológico confirmó la histología, mediante estudios de inmunohistoquímica, con márgenes quirúrgicos libres de la neoplasia.
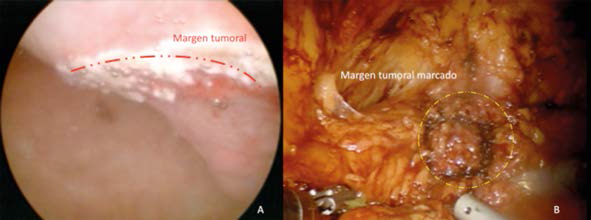
Figura 3 Delimitación del borde quirúrgico tumoral con energía monopolar por cistoscopia (A) y laparoscopia (B).
DISCUSIÓN
El primer caso de paraganglioma vesical fue reportado en 1953 por Zimmerman.5 Aún se desconoce el mecanismo por el que se originan estos tumores. La mayor parte de los paragangliomas son esporádicos y cerca de 10% se asocian con alteraciones genéticas como: paraganglioma familiar, neurofibromatosis tipo 1, enfermedad de Von Hippel-Lindau y neoplasia endocrina múltiple tipo 2.10 Se ha reportado mayor afección en mujeres que en hombres.11 El sitio más común de manifestación es en el tracto urinario, principalmente en la vejiga (79.2%), y la mayor parte (83%) son activos hormonalmente.12 De ahí que la sospecha de un paraganglioma debe conducir a pruebas que incluyan la determinación de catecolaminas y ácido vanililmandélico en orina de 24 horas.13 En el paciente de este estudio, la historia clínica no sugería alteraciones endocrinas que guiaran hacia un paraganglioma funcionante, por lo que el abordaje inicial fue por hematuria, encontrándose en la urotomografía el tumor vesical ya comentado. La localización preoperatoria es extremadamente importante para confirmar el diagnóstico. La tomografía permite evaluar la relación entre el tumor y la mucosa muscular y los tejidos perivesicales.14 La metayodobencilguanidina (MIBG) es un análogo de la norepinefrina, que se absorbe por el tejido del paraganglioma y se utiliza para establecer el diagnóstico y localización de los paragangliomas extraadrenales, con una especificidad cercana a 100% y sensibilidad de 90%. La tomografía por emisión de positrones ofrece aún más precisión que el gamagrama con MIBG para localizar los paragangliomas, debido a su resolución espacial más alta.15
La apariencia durante la cistoscopia es de una masa que protruye a la luz vesical, bien vascularizada, que muestra la mucosa continua e intacta; sin embargo, en pacientes con tumores funcionales, la cistoscopia induce fluctuaciones de la presión sanguínea, por lo que su uso es limitado y no se recomienda la biopsia de la tumoración por el riesgo de provocar crisis hipertensivas y sangrado, debido a su alta vascularización.16 En nuestro caso, el diagnóstico al momento de la cistoscopia no se había establecido, por lo que se realizó la resección transuretral del mismo.
El diagnóstico de la mayor parte de los paragangliomas se establece mediante estudio histopatológico. Los tumores muestran características similares a los feocromocitomas adrenales y en ocasiones se requieren estudios de inmunohistoquímica para efectuar el diagnóstico definitivo.17
El tratamiento de elección es la intervención quirúrgica del tumor y la preparación preoperatoria es fundamental en pacientes con características de hipertensión paroxística durante la micción. Es necesario estabilizar la presión antes de efectuar la cirugía, así como la administración de agentes alfa bloqueadores o bloqueadores de los canales de calcio durante dos semanas, con la finalidad de inhibir la liberación de catecolaminas.18

Figura 7 Apariencia histológica en nidos a 10X (A) y 100X (B) típica del paraganglioma; inmunohistoquímica para cromogranina (C), sinaptofisina (D) y S-100 (E) positivas.
Con los avances en las técnicas de laparoscopia, la cistectomía parcial laparoscópica se ha convertido en el tratamiento de elección.19 La resección transuretral es factible en pacientes con tumores menores de 2 a 3 cm, sin infiltración parietal.20 En el presente caso, se contó con la posibilidad de efectuar la cirugía laparoscópica asistida por robot, debido a las ventajas para la disección, así como las propias de un procedimiento laparoscópico, mostrando adecuada evolución posoperatoria, sin evidencia de recurrencia hasta el momento.
CONCLUSIONES
Los paragangliomas vesicales suelen manifestarse de forma variable, por lo que se requiere una alta sospecha diagnóstica. El paraganglioma vesical que no produce hormonas dificulta aún más el diagnostico, pues la manifestación clínica no aporta datos adicionales. En los pacientes con paraganglioma vesical sin producción de hormonas es importante efectuar el estudio histopatológico, además de los estudios de extensión adecuados. El tratamiento de elección consiste en cistectomía parcial; en el paciente de este estudio se llevó a cabo cistectomía parcial laparoscópica asistida por robot.











 nueva página del texto (beta)
nueva página del texto (beta)