Introducción
Las Unidades de Terapia Intensiva (UTI) surgieron con la necesidad de ofrecer atención especial a los pacientes en estado crítico, centrándose principalmente en el soporte vital y el tratamiento de pacientes con inestabilidad clínica; lamentablemente, existen muchos supervivientes que posterior a su alta hospitalaria, presentan complicaciones como trastornos musculares generalizados, discapacidad funcional y reducción de la calidad de vida, producto de estancias prolongadas en estas unidades.1 La mortalidad en los pacientes hospitalizados varía según diversos autores, desde 17 hasta 30%;2,3 sin embargo, hoy en día, los avances científicos y tecnológicos se han visto reflejados en una constante reducción en los índices de mortalidad, con un porcentaje de pacientes egresados de UTI cada vez más elevado, con la consiguiente presencia de complicaciones resultantes de estancias prolongadas.4 La evidencia actual sugiere que la rehabilitación basada en la movilización temprana en adultos críticamente enfermos puede aliviar las complicaciones de la inmovilidad y la enfermedad crítica.5 El uso de la movilización como intervención para mejorar la fuerza y función muscular en pacientes de UTI es factible y segura, con muy pocos eventos adversos registrados. Además, se ha asociado con una mejor capacidad para caminar, en comparación con la atención habitual al alta hospitalaria.6 Tomando en cuenta que los pacientes con patologías que comprometen el Sistema Nervioso inicialmente ingresan a una UTI, es necesario evaluar el inicio de la rehabilitación en esta etapa, considerando que hay diversas condiciones a las que los pacientes están expuestos y ayudando a prevenir alteraciones funcionales y estructurales mediante una evaluación y tratamiento específico.7 Los pacientes en estado crítico típicamente requieren ventilación mecánica asistida (VMA), soporte cardiovascular y monitorización invasiva, lo que representa una necesidad de reposo prolongado e inmovilidad durante su estancia en la UTI, seguido de pérdida de masa muscular y debilidad, esta debilidad adquirida en la UTI puede ocurrir en 25% de pacientes que requieren ventilación mecánica por más de una semana, por consecuencia, mayor tiempo de ventilación mecánica y sus complicaciones aumentan la tasa de mortalidad en este tipo de pacientes.8,9 En México, a pesar de los beneficios ya reportados, la intervención oportuna con terapia de rehabilitación en unidades de cuidados intensivos es una estrategia que se lleva a cabo con muy baja frecuencia. El objetivo de este estudio fue demostrar la eficacia de la rehabilitación temprana en una Unidad de Terapia Intensiva.
Material y métodos
El presente fue un estudio de cohorte, prospectivo con grupos paralelos. El tamaño de muestra fue calculado con un nivel de confianza de 95%, un poder de 80%, una estimación de la magnitud de la diferencia entre grupos de 20% con respecto a la mejoría en la escala modificada de Rankin (emR). Los grupos se parearon por edad y sexo. Para incluir los datos de los pacientes en el estudio, se solicitó la autorización autógrafa manifestada en la carta de consentimiento informado del paciente o representante legal del mismo. El muestreo se realizó de forma no probabilística, por casos consecutivos, en un periodo de tiempo comprendido de enero a diciembre del año 2019.
Se incluyeron todos aquellos pacientes mayores de 40 años que ingresaron a la UTI y se constituyeron dos grupos (la inclusión en el grupo dependió del manejo tradicional del especialista en medicina crítica a cargo del paciente en turno): grupo A (conformado por pacientes que recibieron algún tipo de terapia de rehabilitación) y grupo B (conformado por pacientes manejados de forma tradicional sin intervención de rehabilitación en la UTI). El grado de discapacidad presentado al momento del ingreso a la UTI fue evaluado con la escala modificada de Rankin, tomando en cuenta los siguientes niveles: 0-ningún síntoma; 1-no hay incapacidad significativa; 2-incapacidad leve; 3-incapacidad moderada; 4-incapacidad moderadamente severa; 5-incapacidad severa y 6-muerte.
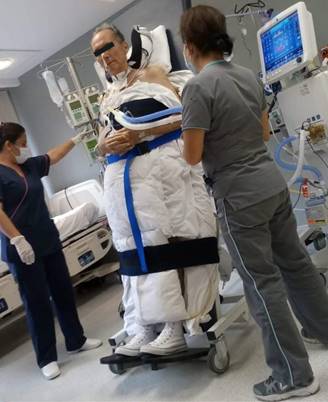
Se realizó valoración por un médico rehabilitador para iniciar con el programa de rehabilitación temprana, una vez que el paciente se encontró hemodinámicamente estable. El tratamiento rehabilitador de los pacientes incluyó una serie de acciones derivadas de la valoración funcional en el momento concreto en que se prescribía, ya que es esta valoración la que determina las técnicas terapéuticas a emplear (Tabla 1). Las técnicas empleadas incluyeron lo observado en la Figura 1: mesa de inclinación progresiva, con soporte de pies en paciente con traqueostomía y ventilación mecánica; útil para las funciones gravitacionales naturales del cuerpo, para adaptar al paciente a la bipedestación; cicloergómetro MOTOmed® en miembros inferiores con paciente en cama despierto y cooperador; permite una forma de movimiento pasiva, asistida o activa, cuando el paciente tiene poca fuerza (Figura 2); electroestimulación de músculos cuádriceps de extremidades inferiores (Figura 3). El dispositivo utilizado era el modelo BTL-4000 Smart & Premium®. El programa de electroestimulación incluía corriente exponencial, para estimular el nervio de la fibra muscular deseada, con duración del pulso de 100 a 500 ms, frecuencia < 1 Hz, la intensidad depende de cada paciente, debe ser suficiente para obtener contracción sin ser demasiado elevada, ya que se pierde el efecto diferencial y se contraerían otros músculos vecinos, duración de 10 a 20 minutos por sesión.
Tabla 1: Criterios de inicio de rehabilitación.
| FC > 50 o < 130 lpm; ECG normal sin datos de isquemia; PAM > 65 mmHg; FR > 5 o 40 rpm; SpO2 > 90%. | ||
| Ausencia de fiebre. | ||
| Ausencia de agitación. | ||
| Vía aérea segura. | ||
| Paso 1 | Paso 2 | Paso 3 |
| Consciente | ||
| Inconsciente o bajo sedación | ||
| Masaje superficial como estímulo sensorial, termal y propioceptivo | ||
| Movilizaciones pasivas asistidas o libres, de tobillos, manos y codos principalmente; así como contracciones isométricas de grandes músculos como el cuádriceps, siempre y cuando esté indicada su realización. Tres veces al día | ||
| Cambio postural cada 2 horas | ||
| 10 a 20 minutos, 2 veces al día | ||
| Movilización activa asistida en cama. Posición sedestación | Sedestación al borde de la cama | |
| Sedestación en silla | ||
| Deambulación asistida | ||
| Cicloergómetro | Cicloergómetro | |
| Mesa de inclinación progresiva | Electroestimulación a músculos antigravitatorios | |
| Movilización de miembros superiores | ||
| Electroestimulación a músculos antigravitatorios | Valoraciones subsecuentes | |
| Mantenimiento | ||
| Contraindicaciones o criterios de suspensión de rehabilitación | ||
| FC < 50 o > 130 lpm; ECG arritmias no previas o trazo sugestivo de isquemia; PAM < 65 mmHg; FR < 5 o > 40 rpm; SpO2 < 90%; temperatura > 38 oC | ||
| Asincronía paciente-ventilador | ||
| Vía aérea no segura | ||
FC = frecuencia cardiaca; lpm = latidos por minuto; ECG = electrocardiograma; PAM = presión arterial media; FR = frecuencia respiratoria; rpm = respiraciones por minuto; SpO2 = saturación de oxígeno.
Para la caracterización de grupos se utilizaron medidas de tendencia central y dispersión, la comparación entre medias se realizó con t de Student, para la comparación entre porcentajes se utilizó la prueba de χ2 y para las variables categóricas se incorporó la prueba de tau de Goodman-Kruskal. Se construyeron Tablas de contingencia para la regresión logística binaria y se calculó el riesgo relativo en la variable de interés.
Resultados
Se estudiaron en total 168 pacientes, 94 constituyeron la cohorte de intervención y 74 el grupo control. La edad promedio de la población fue de 64 ± 17 años (Tabla 2), 52% correspondió al sexo femenino y 47% al masculino. La mayoría de los pacientes estudiados fueron derivados del servicio de urgencias (38%) y quirófano (30%). Al realizar la comparación de estas características por grupo de estudio, observamos que los grupos son similares en cuanto a género y edad (Tabla 3); sin embargo, los grupos difieren en el lugar de procedencia; en lo que respecta a los casos, la mayor parte fue derivado de quirófano seguido del servicio de urgencias, por el contrario, los controles en su mayoría fueron derivados del servicio de urgencias y en menor proporción de quirófano (p = 0.002). El promedio de días con ventilación mecánica invasiva para el grupo de intervención fue de 2.5 ± 0.4 versus 9 ± 1 de VMI en el grupo control (p = 0.001) y el promedio de días de estancia el UTI fue de 6 ± 0.5 versus 17 ± 1 (grupo de intervención y controles, respectivamente).
Tabla 2: Características clínicas de la población de estudio (N= 168).
| Edad (años) | 64 ± 17 |
| Sexo, n (%) | |
| Femenino | 85 (52) |
| Masculino | 83 (47) |
| Área de procedencia, n (%) | |
| Urgencias | 64 (38) |
| Quirófano | 51 (30) |
| Piso | 27 (16) |
| Otro hospital | 2 (1) |
| Unidad de Cuidados Intermedios | 22 (13) |
| Sala de hemodinamia | 2 (1) |
Media ± desviación estándar.
Tabla 3: Características clínicas de la población por grupo de estudio (N = 168).
| Grupo de intervención | Grupo control | p | |
|---|---|---|---|
| n = 94 | n = 74 | ||
| Edad (años) | 65 ± 17 | 62 ± 18 | 0.430 |
| Sexo, % | |||
| Femenino | 54 | 50 | |
| Masculino | 46 | 50 | 0.301 |
| Área de procedencia, % | |||
| Urgencias | 32 | 46 | |
| Quirófano | 41 | 16 | |
| Piso | 16 | 16 | |
| Otro Hospital | 0 | 0 | |
| Unidad de Cuidados Intermedios | 9 | 19 | |
| Sala de hemodinamia | 2 | 3 | 0.002 |
| Días de estancia en UTI | 2.5 ± 0.4 | 9 ± 1 | 0.001 |
| Días con ventilación mecánica asistida | 6 ± 0.5 | 17 ± 1 | 0.000 |
Media ± desviación estándar.
UTI = Unidad de Terapia Intensiva.
En cuanto a las comorbilidades identificadas (Figura 4), en ambos grupos la que se presentó con mayor frecuencia fue la hipertensión arterial (HTA), especialmente en el grupo control (36%) versus 18% en el grupo de intervención (con diferencias significativas entre los grupos p = 0.008), seguidos de la diabetes tipo 2 25 vs 19.5% y enfermedad renal crónica 20 vs 13% (control vs intervención respectivamente).
Finalmente, se compararon los grupos tomando en cuenta la categoría de evaluación en la emR (0-6), se calculó la diferencia presentada entre la valoración de ingreso y la valoración de egreso y se le denominó a este valor «delta» (Δ), y se construyó una Tabla de contingencia binaria para el análisis de regresión logística. Podemos observar que el nivel más frecuente de la emR en el grupo control fue de 1 (41%), contrario a lo identificado en el grupo de intervención, donde la emR de ingreso más frecuente fue 4 (29%) (p = 0.000). Los valores negativos de Δ emR representan un deterioro de la evaluación inicial con respecto a la final, en este aspecto podemos identificar que el valor más grande lo arrojó el grupo de no intervención, con un Δ emR de -2.6 contra -0.06 del grupo de intervención (p = 0.001). En relación al análisis de contingencia, se determinó que la intervención rehabilitadora tuvo un papel protector, identificándose un riesgo relativo de 0.69 IC95% 0.61-0.81 (Tabla 4).
Tabla 4: Evaluación con la escala de Rankin modificada, al ingreso y al momento de egreso de la Unidad de Terapia Intensiva. Diferencias entre grupos (N = 168).
| Pacientes que recibieron rehabilitación (N = 94), % | Grupo control (N = 74), % | p | RR (IC 95%) | ||
|---|---|---|---|---|---|
| Rankin de ingreso* | 1 | 9.6 | 41.9 | ||
| 2 | 21.3 | 39.2 | |||
| 3 | 16.0 | 9.5 | |||
| 4 | 29.8 | 8.1 | |||
| 5 | 23.4 | 1.4 | 0.00§ | ||
| Rankin de egreso | 1 | 3.0 | 0.0 | ||
| 2 | 28.0 | 5.0 | |||
| 3 | 17.0 | 16.0 | |||
| 4 | 31.0 | 24.0 | |||
| 5 | 20.0 | 24.0 | |||
| 6 | 1.0 | 30.0 | 0.00§ | ||
| Δ emRankin‡ | -0.06 | -2.69 | 0.001¶ | ||
| Mejoró la ER | 31.9 | 2.7 | |||
| No se modificó la ER | 68.1 | 97.3 | 0.00§ | 0.69 (0.61-0.81) |
* Los datos corresponden al nivel de discapacidad detectado en la escala de Rankin (ER).
‡ El valor Δ corresponde al promedio de la diferencia detectada entre el valor en la ER de ingreso menos el valor ER de egreso.
§ Las diferencias fueron estimadas con las pruebas χ2 y tau de Goodman-Kruskal.
¶ Las diferencias fueron estimadas con T de student.
RR = riesgo relativo; IC95% = intervalo de confianza de 95%.
Discusión
Actualmente contamos con suficiente evidencia científica que sustenta la aparición de eventos adversos derivados de la inmovilización prolongada. Los hallazgos obtenidos en este estudio muestran que una gran proporción de pacientes ingresados a una unidad de cuidados críticos evolucionan de manera diferente cuando se les administra una terapia de rehabilitación de manera temprana y oportuna. Los pacientes de la Unidad de Terapia Intensiva del Hospital sede, contaron con factores de riesgo para desarrollar miopatía por enfermedad crítica como son: edad avanzada, inmovilidad, sedación, sepsis, falla multiorgánica, hiperglucemia y ventilación mecánica.
La media de la edad obtenida en nuestro estudio coincide con lo reportado por Despaigne y colegas,10 en el ingreso a la unidad de cuidados críticos (65 años y más), donde reportan, además, un aumento en la tasa de letalidad hasta de 78% de los pacientes admitidos en ese rango de edad.
Algunos estudios han enfatizado la importancia de las diferencias entre pacientes críticos, en función de que la patología de ingreso sea de origen médico o quirúrgico.11 En cuanto al área de procedencia, nuestra población fue derivada principalmente de dos servicios: 1) urgencias (38%) y 2) quirófano (30%). En un análisis comparativo realizado por Mas y colaboradores,12 en el cual se analizaron 138,999 pacientes, se reportó que el motivo de ingreso más frecuente a UTI fue médico no coronario en 47.1%, coronario en 20.0%, postoperatorio de cirugía programada en 20.2% y urgente en 12.7%. Ellos reportaron que los pacientes quirúrgicos urgentes precisan mayor utilización de dispositivos y presentan más infecciones nosocomiales y por patógenos multirresistentes. Concluyen que, aunque los pacientes médicos no coronarios presentan mayor mortalidad, son los quirúrgicos urgentes los que precisan mayor uso de recursos por paciente.
Los dos grupos de estudio manifestaron comorbilidades semejantes (p > 0.05), a excepción de la presencia de hipertensión arterial, patología que fue notablemente más frecuente en el grupo control (36%). Además de la HTA, las comorbilidades más frecuentes fueron diabetes, enfermedad crónica renal y enfermedad pulmonar obstructiva crónica (EPOC). La tendencia descrita de comorbilidades coincide por la encontrada por otros autores,13 quienes reportan, en población mexicana, una prevalencia de HTA (36%) en pacientes con enfermedad crítica crónica, condición que aumenta el riesgo de ingresar a unidades de cuidados intensivos con un odds ratio de 1.4, seguido de diabetes tipo 2 y enfermedad renal crónica.
Finalmente, la movilización activa y la rehabilitación en la UTI demostraron estar involucradas en la mejoría de las condiciones funcionales de los pacientes en el grupo de intervención, comparados con aquellos que no recibieron ningún tipo de rehabilitación. Esto se puede observar en los tres parámetros principales medidos: 1) diferencias en la emR de egreso (p = 0.000), 2) diferencias en la Δ emR (p = 0.000) y 3) el RR calculado de 0.69 IC 0.61-0.81, lo que se traduce en que la intervención a partir de terapia de rehabilitación funcionó como un factor protector.
Durante el año 2018, Meza y colaboradores14 realizaron un ensayo clínico abierto, todos los pacientes recibieron las mismas técnicas, pero en distinta dosificación según sus necesidades; la terapéutica incluyó movilización, ejercicio terapéutico, posicionamiento, masoterapia y terapia respiratoria. Dichas técnicas se realizaban diariamente en el grupo de intervención. Mientras que el grupo control recibía sólo recomendaciones de movilización y ejercicio terapéutico. En concordancia con nuestros resultados, el grupo experimental de Meza y colegas presentó menor estancia hospitalaria (EH), las diferencias en nuestra población fueron de 2.5 días contra nueve en el grupo control.
Conclusiones
En este estudio comprobamos que la terapia rehabilitadora es una excelente opción como tratamiento coadyuvante en el paciente ingresado en la Unidad de Terapia Intensiva. La decisión de utilizarla como un procedimiento de rutina, podría impactar de manera positiva, en la calidad de vida del paciente recuperado de una condición que eventualmente mantuvo en riesgo su vida. Nosotros proponemos la integración de este tipo de manejo en guías de práctica clínica, normalizadas en todas las Unidades de Terapia Intensiva, dando la oportunidad de elevar las expectativas en los cuidados del paciente crítico, más allá del soporte vital.
Una de las limitaciones de este estudio fue que para conseguir el tamaño mínimo calculado de muestra en el grupo control, no pudimos balancear los criterios de comorbilidades de ingreso con el grupo de intervención. Se recomienda para estudios posteriores homologar las comorbilidades, así como incluir además de la emR otras evaluaciones de función orgánica como la escala de SOFA o la de APACHE al momento de ingreso y de egreso de la UTI.











 nueva página del texto (beta)
nueva página del texto (beta)