INTRODUCCIÓN
La disección carotídea es infrecuente, pero es la causa más común de enfermedad vascular cerebral (EVC) en personas menores de 45 años. La incidencia anual es de 3 casos por 100,000 habitantes1. Las manifestaciones clínicas son muy variables porque dependen del sitio de la disección, el porcentaje de oclusión y, la presencia o ausencia de complicaciones.
El tratamiento inicial en urgencias depende de las manifestaciones clínicas. En pacientes con EVC por disección carotídea se deben seguir las recomendaciones convencionales. A largo plazo está indicada una doble antiagregación plaquetaria y anticoagulación para prevenir una isquemia cerebral por tromboembolismo.
La mayoría de los pacientes tendrá evolución favorable; sin embargo, la muerte sucederá en 4% de los casos1,2.
Presentamos el caso de un hombre de 45 años sin factores de riesgo cardiovascular con déficit neurológico agudo secundario a disección carotídea. Este trabajo sigue las directrices CARE3.
CASO CLÍNICO
Hombre de 45 años sin enfermedades crónicas. Alcoholismo, tabaquismo y toxicomanías negadas. Realiza fisicoculturismo. Antecedente familiar de hipertensión arterial sistémica.
Dos horas antes a su ingreso, mientras se encontraba en reposo, inició con pérdida súbita de la fuerza muscular de la extremidad torácica derecha sin otros síntomas. Solicitó apoyo de personal paramédico, quien lo traslado al servicio de urgencias.
En urgencias, tres horas después del inicio de los síntomas, tenía tensión arterial de 165/103 mmHg, frecuencia cardiaca de 91 latidos por minuto, frecuencia respiratoria de 17 respiraciones por minuto, saturación de oxígeno del 99%, temperatura axilar de 36 °C y glucometría capilar de 95 mg/dL.
Se encontraba despierto; orientado en tiempo, espacio, persona y circunstancia; funciones mentales conservadas (abstracción, calculo, juicio, gnosia, lenguaje, praxia, memoria y raciocinio); mirada conjugada y campos visuales normales; nervios craneales sin alteraciones; función cerebelosa sin alteraciones (coordinación dinámica y marcha); reflejos de liberación piramidal ausentes, fuerza muscular en escala de Daniels 1 de 5 en extremidad torácica derecha y 5 de 5 en las otras extremidades; los reflejos de estiramiento muscular, la sensibilidad y el tono muscular no evidenciaron alteraciones. Con base en la exploración neurológica se calculó un NIHHS (National Institute of Health Stroke Scale) de 4 puntos por la parálisis de la extremidad torácica derecha. El resto de la exploración física no mostró alteraciones.
Los estudios de imagen se realizaron a los 30 minutos con relación a su ingreso (3.5 horas con relación al inicio de la sintomatología). La tomografía computarizada de cráneo (figura 1) no mostró un proceso hemorrágico ni datos hiperagudos de isquemia cerebral, se otorgaron 10 puntos en la escala de ASPECTS (Alberta Stroke Program Early Computed Tomography Score). El electrocardiograma (EKG) de 12 derivaciones evidenció un ritmo sinusal normal.

a)Corte axial de cráneo a nivel de ventrículos laterales, no se observan lesiones hiperagudas en tomografía al ingreso del paciente. b) Después de 48 h se observa la presencia de una imagen hipodensa hemisférica izquierda que genera un con colapso del sistema ventricular ipsilateral (flecha blanca). También se observa un efecto volumétrico que genera desplazamiento de la línea media hacia la derecha (la línea media está señalada por la línea azul) y, borramiento de la impresión de surcos y cisuras en ambos hemisferios.
Foto: Manzo-Suárez et al.
Figura 1 Tomografía computada de cráneo
La resonancia magnética mostró lesión intraaxial cortico-subcortical vascular isquémica hiperaguda frontoparietal izquierda, focos isquémicos puntiformes en el lóbulo frontal, oclusión completa de la arteria carótida interna en todos sus segmentos desde el cervical y disminución severa del flujo de la arteria cerebral media izquierda (figuras 2 y 3).

a) Se muestra un plano axial con un defecto de perfusión que compromete la arteria carótida interna izquierda, la arteria cerebral media izquierda y la arteria cerebral anterior. b) Se muestran las estructuras vasculares de la circulación cerebral. ACA: arteria cerebral anterior derecha; ACM: arteria cerebral media derecha; ACI: arteria carótida interna derecha; AB: arteria basilar; AV: arterias vertebrales. Es posible observar la ausencia de las estructuras de la circulación anterior (ACI, ACA y ACM) en el hemisferio izquierdo.
Foto: Manzo-Suárez et al.
Figura 2 Angiorresonancia magnética cerebral

a) Se observa un corte axial del cuello que muestra la ausencia de perfusión en la carótida interna izquierda. ACI: arteria carótida interna derecha; ACE: arterias carótidas externas; AV: arterias vertebrales. b) Se observa un corte coronal del cuello que muestra la ausencia de perfusión en la carótida interna izquierda desde el segmento cervical. ACI: arteria carótida interna derecha; ACE: arterias carótidas externas; ACC: arterias carótidas comunes.
Foto: Manzo-Suárez et al.
Figura 3 Angioresonancia magnética cervical
A los 60 minutos con relación a su ingreso (4 horas desde el inicio de la sintomatología), se realizó tratamiento endovascular con abordaje por la arteria femoral común derecha. La angiografía identificó disección de la arteria carótida interna en su segmento C3 con amplitud de hasta 5 mm. Se colocó un stent de 6-8 x 30 mm. Se realizó trombectomía de un trombo en la arteria cerebral media y otro en la arteria cerebral anterior (figura 4).
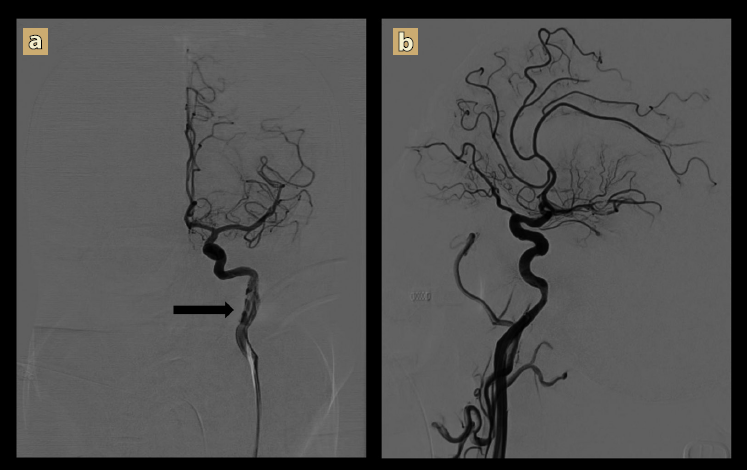
a) Al inicio del procedimiento, en la angiografía se observa oclusión completa de la arteria carótida interna izquierda, y disminución del flujo en la arteria cerebral media y la arteria cerebral anterior. La flecha indica el sitio de la disección carotídea. b) Después de la intervención endovascular, en la angiografía se observa una adecuada revascularización de la carótida interna, la arteria cerebral anterior y la arteria cerebral media.
Foto: Manzo-Suárez et al.
Figura 4 Procedimiento endovascular
Después del procedimiento endovascular, el paciente presentó evolución desfavorable, manifestó afección cortical caracterizada por deterioro cognitivo progresivo, somnolencia y paresia hemicorporal derecha. Ingresó a la unidad de cuidados intensivos, donde además de las medidas de soporte hemodinámico (vasopresores) y neurológico (analgesia, sedación, terapia osmótica, ventilación mecánica e hiperventilación moderada breve), recibió tratamiento con ácido acetilsalicílico, clopidogrel, atorvastatina, enoxaparina y fenitoína.
La tomografía computada de control evidenció un infarto cerebral extenso en el hemisferio cerebral izquierdo y edema cerebral severo (figura 1). Pese a las medidas terapéuticas óptimas para el manejo del edema cerebral, el paciente desarrolló anisocoria y movimientos de decorticación seguidos de movimientos de descerebración, midriasis bilateral y falleció tres días después de su ingreso al hospital.
DISCUSIÓN
La disección arterial carotídea es un proceso patológico que consistente en el desgarro de la pared del vaso sanguíneo. En consecuencia, la sangre puede acumularse entre la íntima y la media y, causar oclusión de la luz arterial; o generar flujo turbulento con predisposición a la trombosis y al embolismo. Si el hematoma separa la adventicia de la media puede formarse un pseudoaneurisma, cuya ruptura produce hemorragia subaracnoidea cuando la disección es intracraneal4.
La incidencia anual es de 3 casos por 100,000 habitantes y es la causa más frecuente de EVC en personas jóvenes. Uno de cada 4 casos de EVC isquémico en menores de 45 años es secundario a disección carotídea1.
La porción extracraneal de la arteria carótida es el sitio más afectado, 45% de los casos ocurren en menores de 45 años y del 15 al 20% de los casos sintomáticos tienen afección bilateral4. Afecta por igual a hombres y mujeres, la edad de presentación es de 35 a 50 años y, los factores de riesgo son: anomalías vasculares (hipoplasia de arteria cerebral), enfermedades del tejido conectivo (déficit de alfa-1-antitripsina, displasia fibromuscular, síndrome de Ehlers-Danlos, síndrome de Loeys-Dietz, síndrome de Marfan, osteogénesis imperfecta, etc.) e hiperextensión y trauma cervical5.
Situaciones triviales como una actividad física intensa, migraña, estados proinflamatorios, estornudos e infecciones respiratorias también pueden ser factores desencadenantes. Los factores de riesgo cardiovascular como la diabetes mellitus, hipercolesterolemia, hiperhomocisteinemia, hipertensión arterial sistémica, historia familiar de EVC en <55 años y el tabaquismo también pueden contribuir con el desarrollo de esta patología5.
El término de disección carotídea espontánea se usa para casos no asociados a trauma. La disección traumática se presenta en pacientes con lesiones significativas (accidentes automovilísticos, caídas, lesiones penetrantes, etc.)6.
La presentación clínica es variable, puede ser asintomática o manifestarse como EVC por oclusión o tromboembolismo arterial, oclusión de estructuras anatómicas adyacentes o hemorragia subaracnoidea por ruptura de aneurismas disecantes. La cefalea es el síntoma precoz más común; es aguda, hemicraneal, intensa, con irradiación al cuello, mandíbula y oído5,7. El síndrome de Horner incompleto (miosis y ptosis) ipsilateral es frecuente. Los pacientes pueden presentar parálisis de algún nervio craneal, la afección del hipogloso es frecuente y se manifiesta con alteraciones en el gusto y debilidad de la lengua1.
Los principales diagnósticos diferenciales incluyen a otras causas de déficit neurológico como el trauma, tumores del sistema nervioso central, patologías de la médula espinal, etc. En pacientes sin factores de riesgo cardiovascular menores de 45 años que desarrollan enfermedad vascular cerebral, la disección carotídea deberá considerarse como la principal etiología1,2.
La angiografía por resonancia magnética es el estándar de oro para el diagnóstico, permite visualizar el sitio de la disección y tiene sensibilidad del 95% y especificidad del 99%; además, se requiere un estudio de imagen (tomografía computarizada o, idealmente, resonancia magnética) para descartar datos de isquemia o hemorragia. La ecografía carotídea no se recomienda porque solo permite visualizar parcialmente la porción craneocervical de la carótida1,2.
El tratamiento en urgencias depende de las manifestaciones clínicas. Los pacientes con déficit neurológico focal pueden tratarse con activador tisular del plasminógeno recombinante de acuerdo con las recomendaciones convencionales8. Algunos autores describen que los pacientes con disección carotídea sometidos a trombólisis no presentan una mejoría tan significativa en comparación con los pacientes que presentan isquemia cerebral por otra causa9.
Los tratamientos endovasculares son recomendados en pacientes con disección carotidea extracraneal e isquemia cerebral aguda. La técnica de elección se basa en la reconstrucción de segmento dañado con implante de vena safena o colocación de stent1. Los pacientes con hemorragia subaracnoidea pueden requerir reparación del aneurisma y drenaje ventricular en caso de hidrocefalia. El tratamiento quirúrgico se recomienda en pacientes con déficit neurológico progresivo, aneurismas sintomáticos o alto grado de estenosis. A largo plazo, el objetivo es evitar la formación de trombos sobre la superficie endotelial. Por ello, se recomienda doble antiagregación plaquetaria y anticoagulación8.
El pronóstico es variable. La mayoría de los casos se resuelven espontáneamente, 50% de los pacientes no presentará déficit neurológico, 21% tendrá déficit leve, 25% déficit grave y 4% fallecerá1,2.
El caso presentado es una manifestación atípica de disección carotídea ya que, salvo la actividad física intensa, el paciente no tenía otros factores de riesgo (tenía el antecedente familiar de hipertensión arterial; sin embargo, él no contaba con dicho diagnóstico). En la valoración inicial de urgencias se documentó elevación transitoria de la tensión arterial; pero durante su estancia en el hospital no volvió a presentar elevaciones en esta variable.
Aunque el paciente practicaba fisicoculturismo, se encontraba en reposo cuando presentó la sintomatología por lo cual no es posible determinar si la patología tuvo un origen traumático o espontáneo.
En este caso se optó por el tratamiento endovascular con colocación de stent para reducir la estenosis carotídea y trombectomía mecánica para obtener reperfusión del territorio cerebral isquémico. Pese al manejo, la evolución fue desfavorable probablemente por la afección completa del territorio de la arteria cerebral media y el edema cerebral severo que desarrolló el paciente.
En este sentido, el paciente recibió el manejo médico óptimo para el edema cerebral severo; sin embargo, no fue factible realizar una craniectomía descompresiva como manejo de rescate ante el edema cerebral evidenciado. La literatura médica actual menciona que cuando el edema cerebral severo persiste a pesar del tratamiento médico (terapia osmótica e hiperventilación moderada breve), la craniectomía descompresiva con expansión dural es una alternativa razonable en pacientes menores de 60 años con infartos de la arteria cerebral media unilaterales8. Por la evolución desfavorable no fue posible evaluar la perspectiva del paciente.
CONCLUSIÓN
Debido a su baja incidencia y a la amplia diversidad de manifestaciones clínicas, el diagnóstico de disección carotídea espontánea es poco sospechado. En pacientes jóvenes sin factores de riesgo cardiovascular con cuadro clínico de EVC, la disección carotídea deberá ser considerada como una etiología probable. De manera inicial, es necesario solicitar algún estudio de imagen (tomografía simple o resonancia magnética) para descartar hemorragia intracraneal u otras posibles etiologías. La angiografía por resonancia magnética es el estándar de oro para el diagnóstico de disección carotídea.











 nueva página del texto (beta)
nueva página del texto (beta)





