Introducción
La linfangiomatosis es una entidad poco frecuente que consiste en la proliferación difusa y multifocal de linfáticos anómalos causando obstrucción del sistema. La causa se desconoce. Se reconocen por lo menos cinco entidades bien definidas en lo referente a patologías linfáticas primarias dependiendo de su limitación e involucro de estructuras: linfangiectasias, linfangioleiomiomatosis, linfangioma o lesión única, linfangiomatosis pulmonar difusa y linfangiomatosis diseminada con compromiso pulmonar. Su prevalencia no está claramente determinada y la causa se desconoce.1,2
En la literatura universal se han publicado alrededor de 21 casos de pacientes pediátricos con diagnóstico de linfangiomatosis generalizada, el paciente más joven de nueve meses de edad y predominó el sexo masculino. La presentación clínica que se reporta con mayor frecuencia es derrame pericárdico y pleural recidivante, ambos líquidos de características quilosas, así como lesiones líticas en hueso y quísticas en bazo. No en todos los casos reportados se tiene diagnóstico histopatológico de certeza.2-10
En México se reportaron cuatro casos en 2006, con edad de inicio del padecimiento entre nueve meses y cinco años. En todos ellos el manejo fue multimodal con triglicéridos de cadena media, pleurodesis química y procedimientos quirúrgicos, así como radioterapia con sobrevida muy variable entre dos meses hasta 12 años.11
Aunque la linfangiomatosis es considerada histológicamente benigna, amenaza la vida porque invade estructuras vitales como pulmón, bazo, hígado, riñón, masa mediastínica, derrame pleural y/o pericárdico, lo que corresponde a linfangiomatosis generalizada.
La velocidad de progresión es impredecible y el pronóstico dependerá de los órganos comprometidos. El desarrollo de quilotórax y el involucro tanto visceral como esquelético son signos de mal pronóstico. Cuando existe síndrome de Gorham Stout, caracterizado por resorción ósea extensa con proliferación anormal de vasos linfáticos asociado con derrame pleural quiloso y/o pericárdico, la mortalidad es del 52%.12
Consideramos importante publicar este caso clínico, así como una revisión de los tratamientos médico y quirúrgico descritos en la literatura debido a que es una patología poco frecuente, de difícil diagnóstico y existe poca experiencia en su manejo.
Presentación del caso clínico
Masculino de siete años de edad con antecedente de quiste epidérmico en piel cabelluda, varicela y chikungunya. Inicia 15 días previos de su ingreso con tos seca, posteriormente húmeda, emetizante, no cianosante no disneizante, de predominio matutino y nocturno. La radiografía de tórax mostró cardiomegalia por lo que se realizó pericardiocentesis diagnóstica con drenaje de 500 ml de líquido de aspecto achocolatado, cursa con recidiva y ameritó realizar un segundo procedimiento obteniendo 300 ml del mismo material, sin referir características citológicas y citoquímicas del líquido.
Es enviado a tercer nivel de atención médica donde se realiza ventana pericárdica y toma de biopsia de pericardio, cuantificando 900 ml más de líquido indicativo de quilotórax (colesterol 145 mg/dl, triglicéridos de 1,458 mg/dl, 1,953 células/mm3 de las cuales 92% fueron mononucleares, proteínas de 1.8 g/dl). El ecocardiograma reportó datos de pericarditis, la tomografía computada (TC) de tórax con patrón intersticial, engrosamiento septal interlobular (Figura 1A) y múltiples imágenes quísticas (Figura 1B) y en ventana para mediastino, imagen compatible a linfangioma mediastinal (Figura 1C). Para descartar infección por Mycobacterium tuberculosis se realizó broncoscopia obteniendo líquido de aspecto lechoso, por lo que se sospechó linfangiomatosis. Sin embargo, la biopsia de pericardio no fue concluyente para este diagnóstico ya que reportó pericarditis crónica fibrosa con focos de hialinización e hiperplasia de células mesoteliales. Se descarta patología autoinmune y no se confirma tuberculosis.
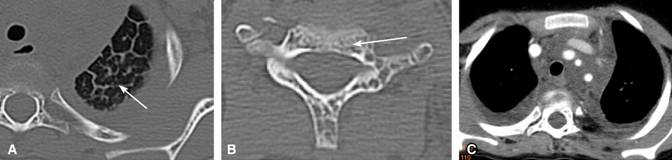
Figura 1: A: TC alta resolución donde se observa engrosamiento septal interlobular en lóbulo superior izquierdo. B: TC con alta resolución, la médula ósea de cuerpo vertebral y arco neural de C7 con múltiples imágenes pequeñas quísticas (flecha larga). C: TC de tórax en ventana para mediastino con contraste. Los grandes vasos sanguíneos están rodeados por el componente de tejido blando y graso que corresponde al linfangioma mediastinal.
Más tarde, presentó derrame pleural bilateral de igual aspecto lechoso con 2,880 células/mm3, 90% mononucleares, glucosa 105.6 mg/dl, DHL 280 U/l, colesterol 79 mg/dl, triglicéridos 1,162 mg/dl, bacterias (+++), pH 7.0, indicativo de quilotórax.
Durante su estancia hospitalaria presenta choque séptico con foco pulmonar por Klebsiella oxytoca, colonización de catéter por Staphylococcus epidermidis y cistouretritis por Candida albicans por lo que recibió tratamiento con meropenem, vancomicina y fluconazol. Evoluciona con gasto elevado de líquido a través de las sondas pleurales aun recibiendo nutrición parenteral y octreotide intravenoso por cinco días. Una segunda TC mostró ensanchamiento mediastinal, derrame pericárdico (Figuras 2A y 2B), derrame pleural, linfangioma mediastinal (Figura 3A) y pequeños quistes en bazo (Figura 3B).
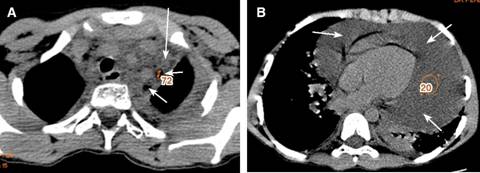
Figura 2: A: Ensanchamiento mediastinal por tejido con densidad de tejido blando (flecha grande), densidad grasa de (-72) (flechas pequeñas) que rodea a vasos arteriales. B: Gran derrame pericárdico (flechas blancas) que rodea al corazón.
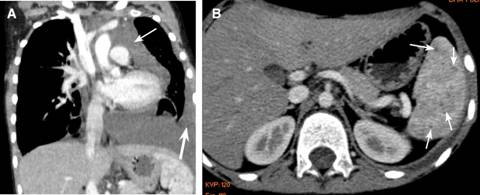
Figura 3: A: Plano coronal que muestra derrame pleural (flecha gruesa) y el linfangioma mediastinal (flecha delgada). B: Plano axial de abdomen. En el bazo se muestran numerosas imágenes hipodensas que no captan contraste y corresponden a pequeños quistes (flechas blancas).
Se realizó decorticación y pleurodesis con toma de biopsia pleural y pulmonar por loculaciones. El reporte de histopatología corroboró el diagnóstico de linfangiomatosis; y una nueva revisión de biopsia de pericardio reportó que se observaban vasos linfáticos dilatados (Figuras 4A-4C). Posterior a la pleurodesis no hubo acúmulo de líquido en espacio pleural; sin embargo, presentó expectoración de moldes bronquiales 1-2 veces al día, que histológicamente muestra material proteináceo con algunos linfocitos de aspecto maduro consistente con linfa (Figura 4D). Se reinició octreotide de liberación prolongada 10 mg/dosis cada 30 días vía intramuscular con lo que ya no expectoró y se continuó dieta con triglicéridos de cadena media sin presentar derrame pleural o pericárdico.
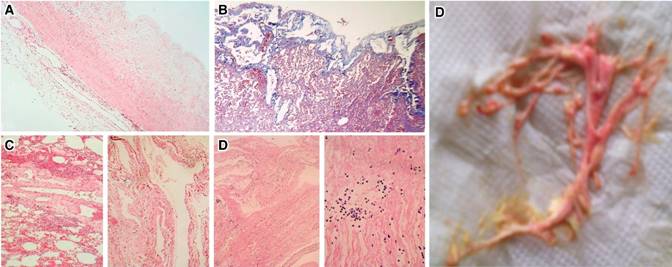
Figura 4: A: Corte de pericardio que muestra engrosamiento y tres vasos linfáticos dilatados en la superficie externa. B: Corte de parénquima pulmonar con vasos linfáticos pleurales aumentados en número, de calibre irregular y dilatados. C: Última biopsia pulmonar (izquierda) y tejido fibroconectivo mediastinal (derecha), en ambos tejidos se encuentran vasos linfáticos aumentados en número y dilatados. D: El espécimen expulsado a manera de molde bronquial está formado por material proteináceo eosinofílico y escasos linfocitos.
Al intentar espaciar el tiempo de administración de la dosis del análogo sintético de somatostatina, reinicia la expulsión de moldes bronquiales que desapareció al reiniciar el tratamiento y al mismo tiempo cursó un evento de neumonía que requirió ventilación mecánica por siete días. No presentó efectos secundarios asociados al uso de octreotide ni derrame pleural. Dos años después presenta en forma súbita accesos frecuentes de tos seca asociados a dificultad respiratoria progresiva y fallece.
Discusión
El diagnóstico de las enfermedades linfáticas que afectan al pulmón es difícil. Si hay sospecha de patología del sistema linfático se debe realizar una TC para investigar la presencia de masas mediastínicas, lesiones óseas así como linfangiectasias o malformaciones. Otros métodos descritos son la linfangiografía (técnicamente no disponible en nuestro medio) y la linfogammagrafía con coloide que en nuestro paciente fue normal. El análisis histopatológico es, en definitiva, el que nos permite llegar al diagnóstico.11
No hay hasta el momento un tratamiento curativo, lo usado actualmente es paliativo y debido a lo infrecuente de la enfermedad no hay un manejo estandarizado. Las terapéuticas disponibles ofrecen pobre respuesta y la evolución es a la insuficiencia respiratoria progresiva y muerte a mediano o corto plazo.11,12 De inicio se recomienda nutrición parenteral que ha demostrado ser útil, pero no resolutivo para continuar cuando las condiciones lo permiten con dieta basada en triglicéridos de cadena media. Cuando se presenta derrame pleural que condiciona dificultad respiratoria, el tratamiento inicial debe ser drenaje pleural; y si persiste se sugiere realizar pleurodesis química, ya que el derrame pleural quiloso condiciona hipoproteinemia, hipoalbuminemia y linfopenia. Aunque se ha descrito el tratamiento quirúrgico para el quilotórax por otras causas, la ligadura del conducto torácico se ha intentado sin éxito en estos pacientes. Para el derrame pericárdico se recomienda la realización de ventana pericárdica.12
Por otro lado, desde los noventa existen publicaciones de pacientes con quilotórax, tanto adultos como niños tratados con somatostatina o análogos. El octreotide es un análogo sintético de la somatostatina que, entre otras acciones, inhibe el flujo sanguíneo esplácnico y la absorción intestinal con la consecuente disminución del flujo de linfa hacia el conducto torácico; y es precisamente esta acción farmacológica lo que explica su éxito en el tratamiento de quilotórax.13-16
Las dosis de octreotide utilizadas van desde 0.3 hasta 12 μg/kg/h. Diversos reportes han conformado un amplio rango de dosificación de somatostatina y octreotide. No existe uniformidad tanto al momento de iniciarlo (2-7 días tras el diagnóstico) como en la duración del tratamiento (3-34 días). Se han descrito efectos secundarios leves como enrojecimiento en piel, distención abdominal, alteración en pruebas de función hepática e hiperglicemia.17-20
Otro tratamiento propuesto es el sirolimus que es un inhibidor de las células diana de rapamicina en mamíferos (mTOR, por sus siglas en inglés). Una lactona macrocíclica producida por Streptomyces hygroscopicus ha mostrado resultados prometedores en el manejo de anomalías vasculares, incluyendo malformaciones linfáticas, sin haberse completado estudios clínicos controlados. Reinglas et al. en 2011 publicaron un reporte de caso de un masculino de cuatro meses de edad con diagnóstico de linfangiomatosis difusa, se administró sirolimus con una dosis máxima de 1.2 mg/m2 por 10 meses, el único efecto adverso descrito fue hipertensión, que fue controlada con amlodipino.21 En un estudio retrospectivo de 41 pacientes tratados con sirolimus, utilizado en niños y adultos, la edad media de los pacientes fue de 12.8 (0.16-47) años; se reportaron 13 casos con anomalías linfáticas generalizadas y/o síndrome de Gorham-Stout, el sirolimus a una dosis inicial de 0.8 mg/m2/12 horas, ajustándose con base en los síntomas y efectos adversos, siendo bien tolerado incluso en neonatos con efectos adversos no significativos. Un paciente presentó hiperlipidemia e incremento de niveles en enzimas hepáticas requiriendo asociar al tratamiento estatinas y otro paciente presentó linfopenia e infección por oportunistas sin requerir abandonar el tratamiento. No existe un consenso acerca del tiempo en que debe ser tratado un paciente con linfangiomatosis generalizada, ni de cuándo suspender el tratamiento o si éste debe ser suspendido gradualmente.22
En 2004 Bermejo et al. reportaron dos casos tratados con radioterapia de 15 y 23 años con linfangiomatosis torácica difusa y desaparición de los infiltrados pulmonares y del derrame pleural. Se atribuye su efecto al hecho de provocar esclerosis del endotelio que cubre los quistes o conductos dilatados y así destruirlos mediante una reacción inflamatoria. En 2011 Barrera et al. también mencionan a la radioterapia como una forma de manejo en caso de enfermedad de Gorham para disminuir la proliferación endotelial y su diseminación.2,23
Para los casos con osteólisis multifocal, otra terapia reportada en la literatura incluye el uso de interferón α-2b que tiene propiedades antiangiogénicas e inmunomoduladoras, bifosfonatos que estimulan la apoptosis de los osteoclastos y disminuyen las células precursoras de osteoclastos y disminuyen su actividad.24
Todo parece indicar que estos fármacos pueden ser útiles para el tratamiento del quilotórax y que vale la pena integrarlos en el algoritmo terapéutico antes de las opciones quirúrgicas. Aunque debe tenerse en cuenta que todos los datos de los que se dispone en niños están tomados de la publicación de casos aislados o series cortas, por lo que son necesarios ensayos clínicos prospectivos, aleatorizados con el objetivo de establecer su eficacia y su seguridad.
Nuestro paciente con linfangiomatosis generalizada inició con dolor óseo localizado a hombro derecho, además de derrame pericárdico quiloso. Las causas más frecuentes en pediatría son la poscirugía y otras técnicas invasivas en tórax, seguidas de las causas idiopáticas, anomalías congénitas del sistema linfático, tumores mediastínicos y tuberculosis. La biopsia inicial de pericardio en este paciente no fue concluyente, lo que retrasó el diagnóstico que finalmente se confirmó por histopatología con compromiso pulmonar, pleural y pericárdico, además de que tomográficamente se observaron lesiones en hueso, mediastino y bazo.
Fue evidente que al manejo con octreotide disminuyó la expectoración de moldes bronquiales en frecuencia y cantidad, disminuyendo el riesgo de obstrucción de vía aérea. Una manifestación poco frecuente pero sí descrita en la linfangiomatosis es la expulsión de estos moldes bronquiales que se atribuye a fuga de linfa hacia la luz bronquial documentada histopatológicamente en este paciente. Consideramos que los accesos de tos violentos que motivaron atención en la sala de urgencias con tratamiento de aerosolterapia podrían sugerir obstrucción bronquial asociada con moldes bronquiales como está referido en la literatura.25
Conclusiones
La eficacia del tratamiento médico y quirúrgico de la linfangiomatosis generalizada es incierta. Es necesario divulgar el conocimiento de esta patología para la identificación de los pacientes con este diagnóstico y poder contar con series de casos que permitan estandarizar el manejo y así mejorar el pronóstico.











 nueva página del texto (beta)
nueva página del texto (beta)


