INTRODUCCIÓN
La histerectomía es uno de los principales procedimientos ginecológicos que más se practican por año en Estados Unidos.1 Como todo acto quirúrgico es susceptible de adversidades y complicaciones a corto, mediano y largo plazo. Las más frecuentes son: lesión vesical, ureteral, gastrointestinal, hemorragias, fiebre posoperatoria, fístulas vesicovaginales, prolapso de la cúpula vaginal, entre otras. La dehiscencia de la cúpula vaginal asociada o no con protrusión de las asas intestinales es una complicación rara; es una urgencia quirúrgica que requiere atención inmediata para evitar mayores morbilidad y mortalidad potencial. 1
La dehiscencia de la cúpula vaginal es la separación de la sutura, o la rotura de los bordes de una incisión vaginal y del peritoneo, posteriores a una histerectomía. Ésta puede complicarse con o sin una evisceración, que hace referencia al prolapso del contenido intraperitoneal a través del defecto. Esta urgencia ginecológica representa un riesgo de perforación intestinal, necrosis o sepsis secundaria. 2 El órgano más común que cursa con evisceración a través de la vagina es el íleon terminal, seguido de casos de evisceración de epiplón, colon, trompas uterinas y de apéndice cecal. 3
La incidencia de la dehiscencia de la cúpula vaginal es de 0.3 a 7% y es mayor su frecuencia después de procedimientos laparoscópicos (0.7%) y robóticos (2.3%), en comparación con los procedimientos vaginal y abdominal (0.12 y 0.3%, respectivamente). 4
Los factores de riesgo asociados con la dehiscencia de la cúpula vaginal, que afectan la calidad y la tensión de los tejidos y la cicatrización de las heridas, son: la infección del sitio operatorio, los abscesos o hematomas de la cúpula vaginal, la exposición a medicamentos (corticoides), radioterapia, malignidad, edad avanzada, atrofia vaginal, prolapso de órganos pélvicos, estreñimiento crónico, enfermedad pulmonar obstructiva crónica, asma, entre otros. 5
La relevancia del caso aquí reportado es, en términos generales, la baja prevalencia de la dehiscencia de la cúpula vaginal en la población general y su aparición en el posoperatorio tardío, máximo 15 años después del acto quirúrgico. Se describe su diagnóstico, tratamiento y se contrasta con lo descrito en la bibliografía de casos similares.
CASO CLÍNICO
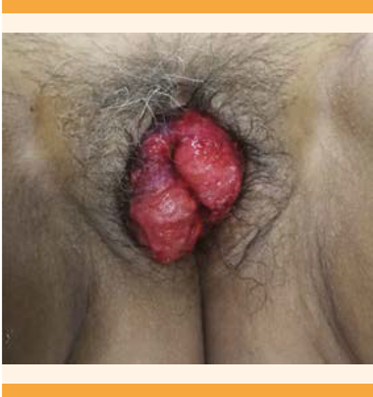
Paciente de 67 años llevada a Urgencias debido a un cuadro clínico de cuatro horas de evolución de dolor abdominal, tipo cólico, generalizado, asociado con sensación de masa en la región vaginal, posterior a la micción. Refirió haber tenido relaciones sexuales el día anterior a la consulta. Antecedentes: histerectomía abdominal radical, salpingooforectomía bilateral y linfadenectomía pélvica por cáncer de cuello uterino estadio IIB 15 años antes, con tratamiento adyuvante con quimioterapia y radioterapia, tabaquismo pasivo durante 50 años y multiparidad. Signos vitales al ingreso: tensión arterial 118-78 mmHg, frecuencia cardiaca 78 lpm, frecuencia respiratoria 18 rpm, temperatura 36 oC, peso 78 kg y estatura de 1.75 metros, con índice de masa corporal de 25.4. Durante el examen físico se evidenció la evisceración del intestino delgado, con asas intestinales congestivas, sin signos de necrosis. No se intentó la reducción y se evitó la manipulación excesiva. Figura 1
La paciente se valoró en conjunto con el cirujano general y se consideró la ventaja del tratamiento quirúrgico multidisciplinario, por vía abdominal y vaginal.
El acceso quirúrgico fue abdominal, por vía abierta, con reducción de las asas intestinales y parche de peritoneo sobre la cúpula vaginal.
Los hallazgos intraoperatorios fueron: fascia de mala calidad, abundante tejido celular subcutáneo, asas delgadas con prolapso sobre el defecto de la cúpula vaginal, sin perforaciones, sin daño a la pared intestinal, sin líquido de reacción peritoneal y un defecto en la cúpula vaginal de 2 cm.
El acceso por vía abdominal a los bordes de la cúpula vaginal no era posible debido al antecedente quirúrgico, por eso se efectuó por vía vaginal, con reparación de los bordes, con una longitud vaginal final aproximada de 2 cm, bordes de la cúpula vaginal friables y fáciles de identificar. La fijación de la cúpula a los ligamentos úterosacros no se hizo debido a que solo fue una dehiscencia de la cúpula, sin evidencia de prolapso vaginal.
El cierre de los bordes de la cúpula vaginal se efectuó con sutura continua, con poliglactina 910 (vicryl) 1-0, en monoplano. El procedimiento finalizó sin complicaciones.
Como profilaxis quirúrgica se indicaron: ampicilina sulbactam y metronidazol a partir de la hospitalización hasta el séptimo día.
A las 48 horas del posoperatorio, la paciente tuvo un episodio de desaturación y elevación de las cifras tensionales. A los ocho días de posoperatorio la paciente fue dada de alta, sin requerimiento de oxígeno suplementario, solo con recomendaciones para evitar dehiscencias: no tener relaciones sexuales, no levantar objetos pesados y no practicar ejercicios de alto impacto.
En la revisión posoperatoria, a los 14 días, la paciente se encontró con eritema y secreción seropurulenta en el tercio inferior y superior de aproximadamente 2 cm, sin dehiscencia. Se consideró infección superficial del sitio operatorio que se trató con cefalexina durante 10 días, con desenlace favorable.
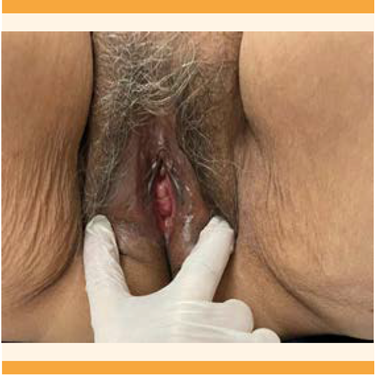
El siguiente control fue a los seis meses, con evolución clínica favorable, asintomática y con la cúpula vaginal suspendida, sin dehiscencias, colecciones o prolapsos y una longitud vaginal de 2 cm. Figura 2
DISCUSIÓN
La evisceración transvaginal, debida a la dehiscencia de la cúpula vaginal, la describió Hyernaux en 1864. 6 A pesar de ser una complicación seria, su baja incidencia ha dificultado su estudio e identificación de los factores predisponentes. 7 Los factores de riesgo, independientes a la técnica quirúrgica, son la histerectomía laparoscópica total o la histerectomía laparoscópica total asistida por robot, que tienen un riesgo asociado de 0.7% (límites 0.64 y 1.27%) y 2.3% (límites 0.4 y 4.1%), respectivamente. 4
Otros factores asociados son: el cierre de la cúpula por vía vaginal, posterior a una histerectomía laparoscópica en comparación con el cierre de la cúpula por vía laparoscópica, el tabaquismo y el índice de masa corporal bajo. 7
Además de los anteriores factores de riesgo está la asociación con una mala cicatrización debida a: infección, hematomas, radioterapia pélvica, desnutrición, diabetes y trastornos del tejido conectivo. 8 Además, los factores que provocan presión excesiva sobre la cúpula vaginal, como las relaciones sexuales durante el posoperatorio inmediato, el prolapso de órganos pélvicos, o las enfermedades crónicas: asma, estreñimiento y la enfermedad pulmonar obstructiva crónica. 9
En cuanto al tiempo de aparición, posterior a la histerectomía, se ha descrito que la dehiscencia de la cúpula vaginal puede ocurrir en cualquier momento. El periodo reportado va de los 3 días hasta los 30 años después de la intervención. 10 En la paciente del caso sucedió alos 15 años posteriores al procedimiento quirúrgico inicial.
Las técnicas quirúrgicas evaluadas como factores contribuyentes de la dehiscencia de la cúpula vaginal son: la electrocirugía y las diferentes fuentes de energía, los materiales de sutura, los cierres vaginales (en uno o en dos planos) y la técnica del cierre (continua o con suturas interrumpidas). Todas se han estudiado sin desenlaces concluyentes porque gran parte son estudios retrospectivos y con poco poder estadístico. Esto impide obtener conclusiones y emitir recomendaciones definitivas para la mejor técnica quirúrgica para el cierre de la cúpula vaginal que minimice el riesgo de dehiscencia posterior. 11
Los síntomas asociados con la dehiscencia de la cúpula vaginal son: dolor pélvico, sangrado vaginal y sensación de masa en la vagina. En las pacientes premenopáusicas tiende a ocurrir de forma temprana en el posoperatorio, de 2 a 5 meses, y el desencadenante más común es el inicio temprano de la actividad sexual. En las mujeres posmenopáusicas es más frecuente que ocurra meses o años después y se asocia con prolapso de órganos pélvicos, aunque en ocasiones puede ocurrir espontáneamente. 10
El diagnóstico es clínico y se establece durante el examen pélvico. El defecto puede aparecer con o sin estructuras de evisceración. Debe sospecharse en pacientes con histerectomía en cualquier momento de la vida y que indica cualquiera de los síntomas mencionados. Debe determinarse si la dehiscencia es parcial o completa, esta última es de mayor riesgo para evisceración de algún órgano. El intestino es el órgano con más probabilidades de evisceración y el íleon distal es el segmento más común. 12 La evaluación del laboratorio y los estudios de imagen no contribuyen al diagnóstico.
La evisceración vaginal de órganos, aunque es poco común, es una urgencia quirúrgica. El tratamiento de la dehiscencia de la cúpula vaginal depende del estado hemodinámico de la paciente, de la evisceración de órganos y de la experiencia del cirujano. Independientemente de la evisceración, todas las pacientes deben recibir tratamiento antimicrobiano de amplio espectro en virtud de que la cavidad peritoneal se expone a la contaminación por bacterias vaginales. 12
Si hay evisceración se recomienda intentar reducirla; posterior a ello, pasar una sonda vesical para evitar la retención urinaria y empaquetar la vagina. Si no es reductible debe cubrirse con compresas húmedas, colocar a la paciente en posición de Trendelenburg y trasladarla al quirófano inmediatamente. 13
En cuanto al cierre del defecto en la cúpula vaginal se han descrito varios métodos. Las suturas deben colocarse a no más de un centímetro entre sí y, al menos, a un centímetro de profundidad a partir del borde de la cúpula vaginal. El cierre debe abarcar el espesor total, incluidas la mucosa vaginal y la fascia pubocervical. 14
Se carece de datos para guiar la selección de la sutura para el cierre de la cúpula vaginal para minimizar los riesgos de dehiscencia. Un estudio que comparó la sutura absorbible con la no absorbible en el momento de la histerectomía laparoscópica reportó diferencias no significativas en las tasas de dehiscencia entre los dos grupos (absorbible: 1.4% en comparación con no absorbible: 0.52%).15 En cuanto a la sutura monofilamento, en comparación con multifilamento, no se ha establecido una diferencia significativa en su uso; sin embargo, se prefiere la sutura de monofilamento debido a su menor riesgo de infección en una área contaminada, como la vagina. 15
El cuidado posoperatorio es la mejor prevención de nuevos episodios de evisceración vaginal.
CONCLUSIONES
La evisceración transvaginal es una complicación poco frecuente de la histerectomía que requiere diagnóstico y atención urgente para evitar la morbilidad y la mortalidad asociadas. Lo ideal en estos casos es la atención multidisciplinaria en hospitales de alta complejidad en donde es más fácil la respuesta clínica y evolución posoperatoria. Se requieren más estudios que evalúen la seguridad y la efectividad de las diferentes intervenciones.
Consideraciones éticas para publicación
El caso clínico será llevado a la consideración del Comité de Ética en Investigación del Hospital Universitario Clínica San Rafael, con la garantiía del anonimato de los datos de la paciente y salvaguardando su identidad, previo consentimiento informado.











 nova página do texto(beta)
nova página do texto(beta)