Introducción
En el 85% de los recién nacidos, la respiración espontánea se presenta dentro de los 10 y 30 segundos del nacimiento, un 10% de los neonatos presentará su respiración espontánea durante el secado y la estimulación, el 3% aproximadamente iniciará la respiración después de ventilación con presión positiva, 2% ameritará ser intubado para apoyar la función respiratoria y el 0.1% requerirá compresiones torácicas y/o medicamentos.1
Los niveles de oxígeno en la sangre de los recién nacidos alcanzan valores similares a los del adulto hasta 10 minutos después del nacimiento. La saturación fetal de oxígeno (SpO2), medida a través de oximetría de pulso por reflectancia al nacimiento, es de 43%, y la saturación de hemoglobina (Hb) inicial es de 60%; ambas aumentan gradualmente durante los primeros 10 minutos de vida hasta llegar a 95%. La cianosis se manifiesta cuando existen más de 5 g de Hb unidas al dióxido de carbono, por lo que esta presentación es esperada en los primeros 10 minutos de vida extrauterina.2
El comportamiento de la SpO2 en función del tiempo, durante los primeros minutos del nacimiento, se ha establecido midiendo la saturación transcutánea según la vía de nacimiento (cesárea o por vía vaginal); sin embargo, la mayoría de los estudios han sido realizados a nivel del mar, donde la presión barométrica es mayor.3,4
Los estudios en modelos animales recién nacidos han demostrado desventajas para el uso de oxígeno al 100% durante la reanimación, que da lugar a un retraso en la aparición de la respiración en comparación con aire ambiente; estudios con neonatos reanimados con oxígeno al 100% presentan hallazgos bioquímicos que reflejan estrés oxidativo prolongado hasta las cuatro semanas de vida postnatal.5,6 El efecto de los estudios en modelos animales se comprobó en ratas de entre ocho y 10 días de vida, que fueron reanimadas con oxígeno a 21, 40 y 100%, midiendo el tiempo que tardaba en presentarse el primer esfuerzo respiratorio; los resultados fueron que el grupo reanimado con aire tardó 36 y 21 segundos, mientras que en los grupos donde se usó oxígeno, el tiempo de inicio respiratorio fue de 72-22 segundos; ambos grupos presentaron hiperoxia e hipocapnia en comparación con los reanimados con aire ambiente.7 Un efecto similar fue demostrado por Lofaso y sus colaboradores al exponer a ratones a un flujo de oxígeno de 100% durante tres minutos, seguido de aire durante 12 minutos. Los ratones expuestos al oxígeno redujeron la ventilación por minuto, lo que aumentó en severidad con exposiciones repetidas.8
Dos estudios en animales mostraron significativamente el retraso del inicio de la respiración y la posterior aparición de hiperoxia cuando se usó 40 o 100% de oxígeno, comparados con el grupo control que fue reanimado con aire.7,8
La evidencia sugiere que la exposición de los tejidos neonatales al oxígeno en altas concentraciones retarda el inicio de la respiración y favorece hiperoxemia e hipocapnia.9-12 Existe una creciente evidencia experimental de que el uso de oxígeno puro en los niños recién nacidos durante o después de la reanimación, independientemente del tiempo de exposición al oxígeno a 100%, aumenta el estrés oxidativo durante cuatro semanas, así como el daño renal y del miocardio, incrementa las necesidades de oxígeno en la reanimación y se asocia a mayor riesgo de leucemia o cáncer.1,13-16
En recién nacidos a término y prematuros tardíos, ha sido reportado que el uso de oxígeno a 100% en comparación con 21% se asocia con mayor morbilidad y mortalidad a corto y largo plazo.17 Estudios clínicos han demostrado que la reanimación con oxígeno a 100% en comparación con aire en la reanimación aumenta la mortalidad neonatal en 40%.18,19
Los recién nacidos obtenidos por cesárea necesitan aproximadamente dos minutos más que los nacidos por parto vaginal para lograr una tasa de saturación de 90; también los recién nacidos prematuros tardan más tiempo que los de término para llegar a una saturación mayor de 85%.20-25
El manejo racional del aporte de oxígeno durante la reanimación neonatal cobra relevancia debido a la evidencia científica sobre la incidencia de desenlaces asociados a la exposición a mayores concentraciones de oxígeno.
Los oxímetros son capaces de estimar con precisión la oxigenación tisular, particularmente cuando estos niveles están en el rango normal.
Se han definido porcentajes de saturación de oxígeno en función al tiempo posterior al nacimiento. Esto incluye saturaciones después del nacimiento por cesárea o por vía vaginal al nivel del mar.11,12,24,26
Material y métodos
Tras la aprobación del Comité Local de Ética en Investigación y avalado por la Universidad La Salle, Facultad Mexicana de Medicina, se realizó un estudio prospectivo en neonatos reanimados en el Hospital Ángeles Pedregal de la Ciudad de México (> 2,000 m sobre el nivel del mar).
Se incluyeron neonatos con peso adecuado para la edad gestacional, obtenidos por cesárea o vía vaginal, que recibieron las maniobras básicas de evaluación de embarazos normoevolutivos. Se excluyeron los recién nacidos que ameritaron reanimación avanzada, quienes recibieron aporte de oxígeno durante la reanimación o tuvieron datos de sufrimiento fetal agudo; los sujetos incluidos en el estudio que ameritaran aporte de oxígeno durante las primeras 48 horas fueron eliminados.
Todos los sujetos de estudio fueron obtenidos de la unidad de tococirugía del mismo centro hospitalario. La información fue recabada por pediatras que se encontraban en formación de segunda especialidad de neonatología, que asistieron junto con el médico responsable al proceso de reanimación, registrando si durante el mismo se decidió, por criterio del médico tratante, la administración o no de oxígeno suplementario. Posteriormente, fue determinada la saturación periférica por oximetría de pulso (sistema de sensores que se colocan directamente en la piel del recién nacido durante un promedio de un minuto) preductal en el brazo derecho, y postductal en el pie derecho a los 15 minutos y a las 48 horas. Se realizó pulsioximetría con el oxímetro Nellcor Puritan Bennett modelo NPB-190, con brazalete para recién nacidos.
La recolección de datos de los sujetos de estudio fue por muestreo por conveniencia de casos consecutivos.
Análisis estadístico: se realizaron pruebas de normalidad y los datos descriptivos fueron expresados en variables cuantitativas con medias (como medida de tendencia central) y desviación estándar (dispersión). Las variables cualitativas se reportaron en frecuencias absolutas y porcentajes.
Para la estadística inferencial, fue realizada la prueba t pareada para comparar la saturación por segmentos por distintos tiempos; para demostrar las diferencias entre ambas mediciones ajustadas por aplicación de oxígeno en la reanimación y vía de nacimiento, se empleó ANOVA de muestras repetidas. El programa estadístico empleado fue SPSS versión 20 para MAC.
Resultados
Se obtuvieron 146 neonatos, con media de edad gestacional de 37 ± 0.1 semanas de gestación, con peso promedio de 2,942 ± 35 g; 76 (52.1%) fueron hombres. La vía de nacimiento fue la cesárea en 116 (79.5%) neonatos y la aplicación de oxígeno ocurrió en 60 (41.1%). El resto de la información descriptiva se muestra en el Cuadro 1.
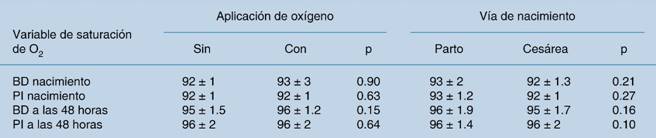
Al realizar el análisis comparativo entre los pacientes con y sin oxígeno y según la vía de nacimiento entre los diferentes segmentos saturados, no se encontraron diferencias estadísticamente significativas, como se muestra en el Cuadro 2.
Al llevar a cabo un análisis comparativo de las medias de saturación por segmentos al nacimiento y a las 48 horas, ajustado por la vía de nacimiento y por la aplicación de oxígeno, la única diferencia estadísticamente significativa fue la saturación general, como se muestra en el Cuadro 3.
Discusión
El oxígeno al 100% se ha utilizado durante décadas en la reanimación del recién nacido; este empleo es difícil de erradicar: en nuestro hospital, a pesar de campañas de información y de que todos los médicos cuentan con Curso-Taller de Reanimación Neonatal vigente, el oxígeno se usó en forma rutinaria en el 41% de los casos.
No encontramos cambios significativos en la saturación inicial ni a las 48 horas, ni preductal ni postductal. En recién nacidos sanos a la altura de la Ciudad de México, no hallamos diferencias significativas en la evolución a corto plazo utilizando oxígeno o aire ambiente. Este estudio no evalúa problemas a largo plazo y establece un parámetro de no inferioridad entre el uso de aire ambiente comparándolo con oxígeno al 100%; permite recomendar el empleo de aire ambiente en la reanimación neonatal, ya que no presenta ningún riesgo comparándolo con el uso de oxígeno y disminuye riesgos potenciales a largo plazo.
Nuestros resultados de acuerdo a la vía de nacimiento, aunque mostraron que la saturación inicial en los niños nacidos por cesárea reanimados con oxígeno fue discretamente menor que la de los pacientes nacidos por vía vaginal, probaron que no existe una diferencia que permita recomendar conductas diferentes de acuerdo a la vía de nacimiento.
El empleo de oxígeno en el niño asfixiado no fue el objeto de este estudio y nuestros datos no pueden ser empleados para ese grupo.
Por lo tanto, pese a la altura de 2,421 m sobre el nivel mar, es seguro reanimar niños con aire ambiente. Sugerimos utilizar el oxímetro de pulso en la sala de partos para mantener una vigilancia estrecha de la saturación de oxígeno, con la finalidad de evitar el uso de oxígeno de forma excesiva.
Conclusiones
Emplear aire ambiente en la reanimación neonatal a 2,421 m sobre el nivel del mar no es diferente al uso de oxígeno. Este estudio establece un parámetro de no inferioridad entre el uso de aire ambiente y oxígeno al 100%, y permite recomendar el empleo de aire ambiente en la reanimación neonatal.
La diferencia entre las medias de saturación manifestó diferencia estadísticamente significativa al comparar las saturaciones de todos los sujetos de estudio al nacimiento y a las 48 horas; sin embargo, al realizar el análisis ajustado por vía de nacimiento o por aplicación de oxígeno, no se encontraron diferencias significativas.
Este estudio puede tener sesgos de seguimiento debido a que no se analizaron otras variables confusoras.
La vía de nacimiento y la aplicación de oxígeno en la reanimación no condicionan diferencias en la saturación de oxígeno en neonatos. Por lo tanto, el uso de aire ambiente en la reanimación neonatal a 2,240 metros parece ser un procedimiento seguro y la administración de oxígeno no es necesaria.











 nova página do texto(beta)
nova página do texto(beta)