Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de la Facultad de Medicina (México)
versión On-line ISSN 2448-4865versión impresa ISSN 0026-1742
Rev. Fac. Med. (Méx.) vol.56 no.3 Ciudad de México may./jun. 2013
Responsabilidad profesional
Hemorragia subaracnoidea. Caso CONAMED*
Subarachnoid hemorrhage. CONAMED case
Dra. María del Carmen Dubón Penichea, Flor Ivonne Castro Hernándezb, Jenny María del Carmen Pérez Pérezb
a Directora de la Sala Arbitral. Dirección General de Arbitraje. CONAMED.
b Servicio Social. Licenciatura en Enfermería. Facultad de Estudios Superiores. Universidad Nacional Autónoma de México. Iztacala.

SÍNTESIS DE QUEJA
La queja indica que la paciente ingresó al hospital demandado por presentar hemorragia subaracnoidea y fue intervenida quirúrgicamente. Después, tuvo complicaciones que no fueron tratadas de manera correcta, la dieron de alta prematuramente del servicio de Terapia Intensiva, y le provocaron neumotórax debido a un catéter mal colocado.
RESUMEN
El 3 de octubre de 2010 la paciente de 53 años de edad ingresó al hospital demandado con diagnóstico de hemorragia subaracnoidea. Se le realizó una angiografía que mostró aneurisma de carótida izquierda en segmento comunicante posterior con hemorragia subaracnoidea Fisher-IV e hidrocefalia secundaria; se consultó a los servicios de Terapia Endovascular y Neurocirugía. El 5 de octubre se realizó clipaje de aneurismas de arteria carótida interna izquierda segmento comunicante y arteria cerebral media izquierda en la bifurcación. Durante el postoperatorio presentó deterioro neurológico, como consecuencia de infarto cerebral; los hallazgos tomográficos mostraron datos de edema cerebral y se instauraron medidas antiedema.
El 7 de octubre de 2010 se reportó edema cerebral importante, deterioro rostrocaudal y midriasis pupilar bilateral, por lo que se efectuó de manera urgente el retiro de colgajo óseo y la ampliación de craniectomía. La evolución fue tórpida, cursó con inestabilidad hemodinámica y neurológica, requirió intubación endotraqueal y asistencia mecánica ventilatoria por tiempo prolongado. Desarrolló neumonía, por lo que permaneció en el servicio de Terapia Intensiva donde se le colocó una sonda de derivación ventrículo-peritoneal, y una sonda de gastrostomía. El 23 de diciembre, presentó paro cardiaco irreversible a maniobras de reanimación.
ANÁLISIS DEL CASO
Para su estudio, se estiman necesarias las siguientes precisiones:
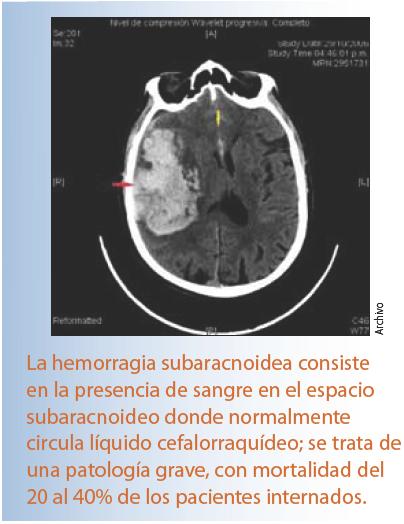
En términos de la literatura especializada, la hemorragia subaracnoidea consiste en la presencia de sangre en el espacio subaracnoideo, donde normalmente circula líquido cefalorraquídeo; se trata de una patología grave, con mortalidad del 20 al 40% de los pacientes internados.
La causa más frecuente es ruptura espontánea de aneurismas intracraneales, que suelen ser asintomática antes del sangrado, que se distribuye en las grandes arterias, la mayoría en la circulación anterior (80-90%), comúnmente en la unión de la arteria carótida interna con la arteria comunicante posterior, en la arteria comunicante anterior y en la trifurcación de la arteria cerebral media. Del 10 al 20% restante se ubica en la circulación posterior, principalmente en la bifurcación de la arteria basilar. En 10 a 20% de los casos se encuentran múltiples aneurismas.
El desarrollo de este tipo de patología es más frecuente en los vasos intracraneanos que en los extracraneanos, pues en los primeros la túnica media se encuentra adelgazada y no existe lámina elástica externa. Los factores de riesgo genéticos son fundamentales; otros factores son: tabaquismo, hipertensión arterial, deficiencia de estrógenos, enolismo, coartación de aorta.
Cuando se produce ruptura aneurismática irrumpe sangre a presión arterial en el espacio subaracnoideo y provoca un aumento brusco de la presión intracraneana, que tiende a igualar a la presión arterial media con la consiguiente caída de la presión de perfusión cerebral, que en ocasiones puede llegar a cero.
La cefalea es el síntoma más frecuente, es de inicio brusco, intenso e inusual. Por lo regular se acompaña de náusea y vómito, puede ser localizada o generalizada y resolverse espontáneamente, o bien, aliviarse con analgésicos no narcóticos. Los pacientes pueden referir vértigo, paresia o parálisis, parestesias, diplopía, defectos en el campo visual, convulsiones y otros síntomas neurológicos. En la mayoría de los casos hay pérdida transitoria de la conciencia al inicio del cuadro. También puede presentarse rigidez de nuca, hipertensión o hipotensión arterial, taquicardia, fiebre, parálisis de los pares craneanos, nistagmo, hemorragia subhialoidea identificada mediante estudio de fondo de ojo, así como edema de papila.
El diagnóstico debe establecerse atendiendo al cuadro clínico y a la presencia de sangre en espacio el subaracnoideo. El estudio de elección es la tomografía computarizada de cráneo. El segundo aspecto es la localización del sitio de sangrado, cuyo estudio es la angiografía. Existen otros métodos, como la angiorresonancia magnética nuclear, que sobre todo es útil cuando existen trombos en el saco aneurismático.
Entre las complicaciones de la hemorragia subaracnoidea, la literatura médica refiere las siguientes:
Neurológicas
• Resangrado: la mortalidad va de 50 a 80% a los 3 meses, el riesgo mayor es en las primeras 24 h. Clínicamente se manifiesta por cefalea de aumento brusco, disminución del nivel de conciencia, nuevo déficit neurológico, convulsiones, coma, respiración atáxica o fibrilación ventricular.
• Vasoespasmo: estrechamiento subagudo de las arterias intracraneanas. Es una complicación tardía en la cual la cantidad de sangre y su distribución en el sistema nervioso central, se relacionan con la localización y gravedad del vasoespasmo. Clínicamente se manifiesta según el territorio comprometido, y puede existir indiferencia al medio, deterioro del sensorio, aparición de nuevo déficit, aumento inexplicable de la tensión arterial o poliuria perdedora de sal y fiebre. El comienzo es gradual, en ocasiones fluctuante, suele durar algunos días pero puede extenderse por más de una semana.
• Hidrocefalia: puede ser de causa obstructiva, la cual se produce en fases tempranas y se identifica debido al aumento del tamaño de los ventrículos laterales y del tercer ventrículo, o bien, puede ser de tipo comunicante, con una alteración en la reabsorción del líquido céfaloraquídeo.
• Hipertensión endocraneana: se produce en 25% de los casos, es debida a hidrocefalia, hemorragias intraparenquimatosas o edema cerebral.
• Convulsiones: se presentan con una frecuencia de 4 a 26%. Su incidencia aumenta en los casos de hematomas córticosubcorticales; también son comunes en aneurismas de la arteria cerebral media.
• Infarto cerebral: es un riesgo inherente al procedimiento quirúrgico y tiene una incidencia del 19%.
Extraneurológicas
• Cardiovasculares: se dan en cerca del 90% de los pacientes con hemorragia subaracnoidea. Presentan arritmias, hipertensión o hipotensión arterial, insuficiencia cardíaca, necrosis de las fibras miocárdicas, alteraciones electrocardiográficas (ondas T negativas, supra o infradesnivel del segmento ST, aparición de ondas Q, ondas U prominentes).
• Respiratorias: edema agudo de pulmón, atelectasia, neumonía, síndrome de distress respiratorio del adulto, alteraciones de la mecánica ventilatoria, tromboembolismo de pulmón.
• Alteraciones del medio interno: las más frecuentes son hiperglucemia e hiponatremia.
• Infecciosas: son frecuentes en las vías urinarias y respiratorias, así como sepsis.
• Disfunción orgánica múltiple: el síndrome de respuesta inflamatoria sistémica asociado con síndrome de disfunción orgánica múltiple es una de las principales causas de muerte.
Entre las medidas terapéuticas para la hemorragia subaracnoidea se encuentran la estabilización cardiorrespiratoria (asegurar la vía aérea permeable y considerar la necesidad de ventilación asistida); si el paciente está inquieto o excitado se pueden emplear analgésicos u opioides. El plan de hidratación debe ser amplio con gran aporte de sodio para prevenir la aparición de hiponatremia o hipovolemia. Debe brindarse sostén nutricional, pues se desarrolla un estado hipercatabólico. La nimodipina disminuye en forma significativa el déficit, debido a alteraciones isquémicas tardías.
El objetivo final del tratamiento es la exclusión del saco aneurismático de la circulación cerebral, conservando la arteria que le dio origen. El manejo de elección de la mayoría de los aneurismases la colocación de un clip alrededor del cuello del aneurisma.
En lo que se refiere a la neumonía asociada a ventilación mecánica, ésta se desarrolla después de 48 h de la conexión al ventilador mediante una cánula orotraqueal o de traqueostomía.
La literatura médica señala que para que se desarrolle neumonía nosocomial, se requiere de la invasión de la vía aérea inferior y del parénquima pulmonar por microorganismos. La intubación altera la integridad de la orofaringe y de la tráquea, y permite que las secreciones orales y gástricas entren a la vía aérea inferior. La neumonía asociada a ventilación mecánica complica al 28% de los pacientes, y la incidencia se incrementa con la duración de dicha ventilación.
Tiene una mortalidad del 27 a 76%, y la presencia de Pseudomonas o Acinetobacter se asocia con una mayor mortalidad que con otros organismos. Las neumonías que se presentan después del quinto día de soporte mecánico ventilatorio se asocian a patógenos resistentes a la mayoría de antimicrobianos.
Se consideran factores de riesgo la hospitalización igual o mayor a 5 días, la hospitalización previa, el uso de antibióticos en los últimos 90 días, y estar inmunocomprometido, entre otros.
La triada diagnóstica para neumonía, asociada a ventilación mecánica, consiste en: a) infección pulmonar: fiebre, secreción bronquial purulenta y leucocitosis; b) evidencia bacteriológica de infección pulmonar: cultivo de vía aérea inferior, cultivo de líquido pleural, 2 hemocultivos positivos, y c) evidencia radiológica sugestiva de infección pulmonar: infiltrados pulmonares persistentes y derrame pleural.
En pacientes con neumonía asociada a ventilación mecánica y factores de riesgo para patógenos resistentes o después de 5 días de hospitalización deben emplearse los antibióticos como los siguientes: cefalosporinas antipseudomonas (cefepime, ceftazidima), carbapenems antipseudomonas (imipenem o meropenem), inhibidores de la betalactamasa (piperailinatazobactam) con fluoroquinolona antipseudomona (ciprofloxacino) o aminoglucósido más linezolid o vancomicina (si existe riesgo para Stafilococo aureus resistente a meticilina).

En lo que se refiere al colapso pulmonar o neumotórax, éste ocasiona presión sobre el pulmón, de manera que no se puede expandir tanto como lo hace normalmente durante la inspiración. El neumotórax traumático resulta de una alteración debida a trauma contuso o penetrante, frecuentemente por aspiración transtorácica con aguja fina, toracocentesis terapéutica, biopsia pleural, colocación de catéter central, biopsia transbronquial, ventilación mecánica, entre otros, y es un riesgo inherente a dichos procedimientos.
Entre los datos clínicos se encuentran: cianosis, hipoxemia, taquipnea, taquicardia, enfisema subcutáneo. El diagnóstico generalmente se integra clínica o radiológicamente. Si hay estabilidad del neumotórax sin repercusión clínica, la resolución generalmente es espontánea. Cuando es mayor de 3 centímetros o se presenta repercusión clínica, debe drenarse el espacio pleural mediante válvula unidireccional o colocación de sonda pleural, que debe conectarse a succión continua si existe fuga aérea persistente. Una vez controlada la fuga y que los pulmones se expandan al 100%, debe pinzarse la sonda, y de no existir colapso pulmonar, se debe retirar.
En el presente caso, el 3 de octubre de 2010 la paciente ingresó al hospital demandado debido a que el día anterior, al realizar un esfuerzo, presentó pérdida del estado de alerta y, posteriormente, vómito de contenido alimentario.
La nota del Servicio de Urgencias fechada el 3 de octubre de 2010 refiere que durante el examen neurológico se encontró alerta con falta de atención, desorientada en tiempo y espacio, nervios craneales en parámetros normales, signo de Chaddock positivo y rigidez de nuca. La tomografía axial computarizada de cráneo simple mostró hidrocefalia y sangre en el tercero y cuarto ventrículos, por lo que la paciente ingresó con diagnóstico de hemorragia subaracnoidea HH II, Fisher IV. No se observan elementos de mala práctica, pues quedó demostrado que el ingreso estaba justificado, atendiendo al cuadro clínico y a los hallazgos tomográficos.
A las 13:45 h del 3 de octubre, el Servicio de Urgencias reportó una angiografía que mostraba aneurisma de carótida izquierda en segmento comunicante posterior, con hemorragia subaracnoidea Fisher-IV e hidrocefalia secundaria, por ello inter-consultó a los Servicios de Terapia Endovascular y Neurocirugía, a fin de establecer el plan de manejo de la paciente, pues sus condiciones de salud eran graves, debido a la patología que presentaba.
El 5 de octubre de 2010 fue intervenida quirúrgicamente, se realizó clipaje de aneurismas de la arteria carótida interna izquierda en el segmento comunicante y de arteria cerebral media izquierda bifurcación, mediante abordaje peritoneal izquierdo y tercer ventriculostomía.
La nota postoperatoria refiere que se realizó una tercer ventriculostomía en la arteria carótida interna izquierda; se identificó el cuello del aneurisma en el segmento comunicante posterior dirigido caudoventral, se colocó clip definitivo de 9 milímetros recto; se recolocó un clip transitorio previo en la arteria carótida interna izquierda y posteriormente un clip definitivo recto de 9 milímetros, se retiró el transitorio y se corroboró la adecuada posición, así como la arteria comunicante posterior libre, se identificó el aneurisma en la bifurcación de la arteria cerebral media izquierda, encontrada detrás de arteria cerebral media (ventromedial), por lo cual no se apreciaba hasta desplazar la arteria hacia un lado, se colocó un clip semicurvo de 9 milímetros, se coaguló el domo, y se identificó un bleb en la M2 izquierda, rama dorsal, que se manejó con un miniclip.
Lo anterior acredita que el personal médico cumplió las obligaciones de medios de diagnóstico y tratamiento en la atención de la paciente al realizar el procedimiento apegado a los principios científicos y éticos de la práctica médica.
La literatura de la especialidad establece que la hemorragia subaracnoidea es una patología grave con una mortalidad de 20 a 40%, y que el tratamiento de elección es quirúrgico, mediante colocación de un clip alrededor del cuello del aneurisma, procedimiento que en este caso fue efectuado sin complicaciones.
Ahora bien, ese mismo día (5 de octubre de 2010) la paciente presentó somnolencia y bradicardia, por lo que fue ingresada a la Unidad de Terapia Intensiva. La nota de ese servicio, señala deterioro neurológico; que se efectuó intubación orotraqueal, se inició sedación, apoyo aminérgico y se realizó tomografía axial computarizada, con lo que se estableció diagnóstico de hemorragia subaracnoidea HH 3 Fisher 3, postoperada de clipaje aneurisma arteria carótida izquierda, segmento C7 y arteria cerebral media; probable infarto frontal bilateral y temporoparietooccipital izquierdo. La nota, puntualiza que durante el postoperatorio la paciente presentó deterioro neurológico como consecuencia del evento isquémico (infarto), con lo que se condicionan los datos de edema cerebral; que se continuaron medidas antiedema cerebral al presentar dilatación del tercer, el cuarto ventrículo y el asta temporal izquierda, causados por la hemorragia. Su estado de salud era muy grave.
La nota de evolución de la Unidad de Terapia Intensiva del 6 de octubre de 2010 acredita que se efectuó angiografía, la cual mostró datos de vasoespasmo. La tomografía computarizada confirmó las alteraciones ya referidas, además de un gran edema cerebral. Por lo anterior, el Servicio de Neurocirugía estimó necesario efectuar una craniectomía.
Sobre el particular, hay que señalar en términos de lo que establece la literatura especializada, que una de las complicaciones inherentes a la cirugía para clipaje de aneurismas es la oclusión de arterias ubicadas cerca del aneurisma, o bien, que emergen del domo del mismo aneurisma y que, al ser clipado se compromete su flujo, con lo que se ocasiona una hipoperfusión del territorio irrigado, isquemia (infarto) y edema cerebral perilesional que incrementa la ya elevada presión intracraneal, lo cual clínicamente se manifiesta por un deterioro de la condición neuro-lógica, tal como sucedió en este caso.
El infarto cerebral inmediato a la cirugía (durante el postoperatorio) se encuentra descrito en la literatura especializada como riesgo inherente al procedimiento quirúrgico, con incidencia estimada del 19% de los casos, y que en esta paciente, fue favorecido por el desarrollo de vasoespasmo y condicionado por la hemorragia subaracnoidea.
En ese sentido, las constancias médicas acreditan que la atención brindada fue en apego a la lex artis especializada, y las complicaciones presentadas no son atribuibles a mala práctica del personal médico del demandado.
La nota preoperatoria del 7 de octubre de 2010, establece que la paciente presentaba infarto hemisférico izquierdo, edema cerebral importante que condicionaba el deterioro rostrocaudal y midriasis pupilar bilateral, por ello se indicó retirar el colgajo óseo de manera urgente, la ampliación de craniectomía, y explicar a los familiares las posibles complicaciones del procedimiento, así como el pronóstico desfavorable. La nota postoperatoria refirió como hallazgos: retiro de colgajo óseo con duramadre a tensión, sumamente adelgazada, apertura dural con herniación encefálica de 3 centímetros sobre la brecha dural.
Lo expuesto acredita que ante el estado de salud de la enferma, el personal médico instauró el tratamiento quirúrgico que el caso ameritaba, y no se observan irregularidades por cuanto a esta atención se refiere.
La paciente reingresó a la Unidad de Terapia Intensiva; las notas médicas del 8 al 10 de octubre demuestran que presentó evolución tórpida, cursó con inestabilidad hemodinámica y neurológica, y ameritó ventilación mecánica con modalidad asistido-controlada. La nota del 10 de octubre refiere que se realizó una tomografía computarizada que mostró datos de vasoespasmo leve. Y la nota de evolución del 12 de octubre reportó que se encontraba en estado de coma y descerebración. Del 13 al 15 del mismo mes su estado de salud fue grave, según lo establecido por las notas médicas.
El 16 de octubre la nota de evolución de Terapia Intensiva reportó datos de congestión pulmonar con expectoración asalmonada a través de tubo endotraqueal; se efectuó radiografía de tórax que mostró infiltrados bilaterales con broncograma aéreo compatible con proceso neumónico asociado a ventilación, por lo que se suspendió la ceftriaxona y se indicó cefepime, vancomicina y gentamicina.
La paciente evolucionó en forma tórpida, requirió intubación endotraqueal y ventilación mecánica por tiempo prolongado. De las notas médicas se desprende que presentó neumonía, por ello el Servicio de Infectología ajustó el esquema antimicrobiano para brindar el tratamiento que requería; no se observaron irregularidades en esta atención. La literatura especializada refiere que la ventilación mecánica aumenta el riesgo de adquirir neumonía, y que las neumonías que se presentan después del quinto día de soporte mecánico ventilatorio se asocian a patógenos resistentes a la mayoría de antimicrobianos. Si bien es cierto que la ventilación mecánica aumenta el riesgo de adquirir neumonía, también es cierto que en este caso era indispensable brindar el soporte ventilatorio debido al gran deterioro del estado neurológico. La neumonía fue favorecida por el edema pulmonar neurógeno que presentó la paciente debido a la hemorragia subaracnoidea.
Así las cosas, no puede atribuirse la neumonía al actuar del personal médico. Por el contrario, las constancias médicas demuestran que, ante el estado de que presentaba la paciente, el personal médico cumplió sus obligaciones de diligencia y se apegó a lo establecido por la lex artis especializada.
En la Unidad de Terapia Intensiva se dio la atención que el caso ameritaba, según lo acreditan las notas médicas de los días 19 al 30 de octubre de 2010. Cabe mencionar, que debido a la intubación prolongada, el 26 de octubre personal de otorrinolaringología le realizó una traqueostomía que no tuvo complicaciones.
La paciente permaneció en Terapia Intensiva hasta el 19 de noviembre de 2010, durante esta atención se colocó una sonda de derivación ventrículo-peritoneal, así como una sonda de gastrostomía, ambos procedimientos se efectuaron sin complicaciones. La nota de evolución del 17 de noviembre refiere que toleró de manera progresiva el retiro de la ventilación mecánica y se estimó su egreso de Terapia Intensiva.
La nota de evolución del 18 de noviembre, refiere mejoría pulmonar y hemodinámica, tolerancia fuera del ventilador mecánico por más de 72 h, debido a lo cual el 19 de noviembre fue egresada. Por su parte, la nota de ingreso a Neurocirugía establece que la paciente tenía 96 horas sin apoyo ventilatorio. Esto justifica su egreso de Terapia Intensiva.
Por lo anterior no se encuentra sustento en lo afirmado en la queja, donde se alega que la paciente fue dada de alta de Terapia Intensiva de manera prematura.
El 20 de noviembre de 2010 presentó un cuadro de broncoespasmo, por lo que ingresó a la Unidad de Terapia Intermedia y fue manejada con hidrocortisona y micronebulizaciones; se obtuvo una mejoría parcial y se estimó necesario brindar apoyo mediante ventilación mecánica, según lo demuestra la nota de la Unidad. Las notas de evolución del 21 de noviembre al 6 de diciembre de 2010, acreditan que la enferma permaneció en la Unidad de Terapia Intermedia y que durante dichas atenciones ajustaron el esquema antibiótico atendiendo al resultado de cultivos, así como a su cuadro clínico, y que pese al manejo instaurado evolucionó con deterioro respiratorio, por lo que se incrementaron los parámetros de ventilación mecánica. La nota de evolución del 3 de diciembre establece que radiográficamente presentó una zona de condensación basal bilateral de predominio derecho y se consideró necesario su traslado a la Unidad de Terapia Intensiva, pues se reportaba cuadro de neumonía con cultivos positivos para Pseudomona multirresistente. Esto quedó acreditado mediante la nota de ingreso a dicho servicio.
Lo anterior confirma que la atención fue en apego a lo establecido por la lex artis médica. Se demostró que ante el cuadro clínico se instauraron las medidas diagnóstico-terapéuticas que el caso requería. La paciente permaneció en la Unidad de Terapia Intensiva, según las notas médicas del 4 al 16 de diciembre de 2010, que también acreditan que los médicos cumplieron sus obligaciones de diligencia.
El 17 de diciembre la nota de evolución nocturna de las 00:50 horas, reportó disfunción del catéter subclavio izquierdo, que era imposible de permeabilizar; por ello, se estimó necesario colocar un catéter subclavio derecho. Durante dicho procedimiento la paciente presentó neumotórax de 90% según mostró la radiografía de control, por lo que se colocó sonda de pleurostomía, sin complicaciones, y se logró la reexpansión pulmonar al 100%, como lo acreditó la nota del 19 de diciembre, que también registra que los familiares fueron informados sobre esta situación. A dicho efecto resultó concluyente la prueba de imagen de la radiografía de tórax del 21 de diciembre, que muestra sonda pleural derecha y expansión pulmonar al 100%. No se observan elementos de mala práctica atribuibles al personal médico, pues la colocación de catéter central estaba indicada ante las condiciones clínicas de la paciente. Más aún, conforme a lo establecido por la literatura médica, la complicación presentada (neumotórax secundario a colocación de catéter subclavio derecho) se encuentra descrita como riesgo inherente a la cateterización de arteria subclavia, y no puede atribuirse a mala práctica; además, dicha complicación fue diagnosticada y resuelta oportunamente.
Del expediente clínico se desprende que la paciente no evolucionó satisfactoriamente y permaneció en estado vegetativo persistente, con síndrome piramidal bilateral y siempre bajo efectos de sedación y en ventilación mecánica con presión controlada. Presentó paro cardiaco irreversible a maniobras de reanimación el 23 de diciembre de 2010. El acta estableció como causas de la defunción: neumonía nosocomial, evento vascular cerebral y hemorragia subaracnoidea aneurismática.
APRECIACIONES FINALES
En este arbitraje se demostró que la paciente fue estudiada, diagnosticada y tratada en términos de la lex artis especializada, y que durante su atención no se observaron irregularidades atribuibles al personal médico. Falleció a consecuencia de la patología que presentaba (hemorragia subaracnoidea aneurismática, así como complicaciones inherentes a dicho padecimiento, entre ellas infarto cerebral y alteraciones pulmonares) y no a causa de mala práctica.
Atendiendo a la naturaleza civil que caracteriza a la Institución, en los casos en que no se logra la conciliación, se plantea continuar el proceso al juicio arbitral, en el cual las partes facultan a CO-NAMED para que resuelva el asunto conforme a lo probado, al cumplimiento de los principios científicos y éticos de la práctica médica, así como a las reglas del derecho aplicable. Dicho procedimiento concluye con la emisión del laudo, resolución que una vez que causa estado tiene el carácter y fuerza de cosa juzgada.
RECOMENDACIONES
• En la hemorragia subaracnoidea la mortalidad inicial alcanza el 40% y la morbilidad al final el primer mes del ictus se aproxima al 40% de los pacientes que sobreviven la crisis inicial.
• Para modificar el impacto que la enfermedad produce se deben reconocer las manifestaciones clínicas, precisar el diagnóstico y utilizar las estrategias terapéuticas reconocidas en forma oportuna, para evitar en lo posible las complicaciones.
• Se debe considerar que los parientes en primer grado de pacientes con hemorragia subaracnoidea tienen un riesgo mayor de presentarla que la población general.
• En familias con poliquistosis renal autosómica dominante se ha reportado mayor incidencia de aneurismas intracraneanos.
BIBLIORGAFÍA
Amanullah S. Ventilator Associated Pneumoniae. Medicine. 2008;Sep 4. [ Links ]
American Thoracic Society; Infectious Diseases Society of America. Guidelines for the Management of Adults with Hospital Acquired, Ventilator Associated and Health Care Associated Pneumonia. Am J Respir Crit Care Med. 2005;171(4):388-416. [ Links ]
Bascom R. Pneumothorax. Medicine. 2009;Feb 10. [ Links ]
Brown JR, Slomski C, Saxe AW. Is routine postoperative chest x-ray necessary after fluoroscopic-guided subclavian central venous port placement? J Am Coll Surg. 2009;208(4):517-9. [ Links ]
Celik B, Sahin E, Nadir A, Kaptanoglu M. Iatrogenic pneumothorax: etiology, incidence and risk factors. Thorac Cardiovasc Surg. 2009 Aug;57(5):286-90. doi: 10.1055/s-0029-1185365. [ Links ]
Friedman JA, Pichelmann MA, Piepgras DG, McIver JI, Toussaint LG 3rd, McClelland RL, et al. Neurosurgery. Pulmonary complications of aneurysmal subarachnoid hemorrhage. 2003 May;52(5):1025-31; discussion 1031-2. [Consultado 25 de marzo de 2013]. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/12699543. [ Links ]
Gastmeier P, Sohr D, Geffers C, Behnke M, Rüden H. Risk factors for death due to nosocomial infection in intensive care unit patients: findings from the Krankenhaus Infections Surveillance System. Infect Control Hosp Epidemiol. 2007; 28(4):466-72 [Consultado 25 de marzo de 2013]. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/15205775. [ Links ]
Harman E. Acute respiratory Distress Syndrome. Medicine. 2008;May 29. [ Links ]
Mark SG. Handbook of neurosurgery. Postoperative Angiography. Quinta Edición. Editorial Greenberg Grafics Incs. p. 778. [ Links ]
Ponce de León-Rosales SP, Molinar-Ramos F, Domínguez-Cherit G, Rangel-Frausto Ms, Vásquez-Ramos VG. Prevalence of infections in intensive care units in Mexico: a multicenter study. Division of Hospital Epidemiology, Nacional de la Nutrición Salvador Zubirán, Mexico City, México. Crit Care Med. 2000 May; 28(5):1316-21. [ Links ]
Zolldann D, Spitzer C, Häfner H, Waitschies B, Klein W, Sohr D, et al. Surveillance of nosocomial infections in a neurologic intensive care unit. Infect Control Hosp Epidemiol. 2005;26(8):726-31. [ Links ]
* La Comisión Nacional de Arbitraje Médico ha sido precursora de la solución de conflictos derivados de la prestación de servicios de atención médica a través de los medios alternos.














