ANTECEDENTES
La tasa ideal de cesáreas, según la Organización Mundial de la Salud, debe estar en el orden de 10 a 15%;1 en México rebasa 50%,2 circunstancia que propicia mayor cantidad de mujeres con cicatriz uterina a quienes se recomienda ofrecer y promover una prueba de parto espontáneo o inducción de éste, para evitar complicaciones en la segunda cesárea: placenta previa, acretismo placentario y hemorragia obstétrica, entre otras. 3,4
Indicaciones para la inducción del trabajo de parto: 5
Corioamnioitis
Muerte fetal
Hipertensión gestacional
Preeclamsia, eclampsia
Ruptura prematura de membranas
Embarazo postérmino
Enfermedades de la madre (diabetes mellitus, enfermedad renal, enfermedad pulmonar crónica, síndrome de anticuerpos antifosfolipídicos).
Daño fetal (restricción del crecimiento intrauterino, isoinmunización, oligohidramnios).
Contraindicaciones: 5
Placenta previa completa
Posición fetal transversa
Prolapso de cordón umbilical
Parto anterior por cesárea clásica
Infección activa por herpes genital
Miomectomía previa
El Colegio Americano de Ginecología y Obstetricia recomienda efectuar una prueba de trabajo de parto en todas las pacientes con antecedente de cesárea, siempre y cuando cumplan con los factores que se señalan en el Cuadro 1 y la excluye cuando exista alguna de las contraindicaciones asentadas en el Cuadro 2. 6,7
Cuadro 1. Factores que permiten la prueba de trabajo de parto en pacientes con antecedente de cesárea
| Presentación cefálica |
| Embarazo único |
| Cicatriz obstétrica segmentaria |
| Ausencia de malformación uterina |
| Localización normal de la placenta |
Cuadro 2. Factores que contraindican la prueba de trabajo de parto en pacientes con antecedente de cesárea
| • Persistencia de la indicación de cesárea cuando ésta fue con incisión clásica |
| • Cirugía uterina previa con acceso a la cavidad |
| • Peso fetal estimado mayor de 4,000 g |
| • Complicaciones médicas u obstétricas que impidan el parto |
| • Antecedente de ruptura uterina |
La prevalencia mundial estimada de inducción del trabajo de parto es de 10.5%; en México se estima en 14% y de éstos, 10% son pacientes con antecedente de cesárea. 8,9,10La tasa de éxito de partos después de cesárea se estima en 60-80%; sin embargo, la inducción del trabajo de parto con ese antecedente sigue siendo excepcional debido al incremento del riesgo de complicaciones, sobre todo ruptura uterina (tasa de riesgo de 22-66 por cada 100,000 nacidos vivos) 1 con altas tasas de morbilidad y mortalidad materna (hemorragia, histerectomía obstétrica, etc.) y perinatal (encefalopatía hipóxica-isquémica). Además, la inducción del trabajo de parto puede ser un proceso prolongado, lo que puede causar también hemorragia posparto, corioamnionitis o endometritis, entre otras. 4,6,8,9
Existen múltiples métodos para inducir el trabajo de parto, pero son pocos los indicados en pacientes con antecedente de cesárea, entre ellos, la seguridad de las prostaglandinas permanece en duda porque se reportan cifras de riesgo de ruptura uterina con dinoprostona de 2% y con misoprostol incluso de 6%, por lo que su contraindicación es relativa o, incluso, absoluta en algunas instituciones. 1,3,5,10
La oxitocina y la sonda Foley son métodos seguros y efectivos; numerosos estudios reportan tasas de éxito de inducción del trabajo de parto en pacientes con cicatriz uterina entre 60 y 70%; otros más demuestran la seguridad y efectividad de la combinación de la sonda Foley transcervical y oxitocina. 11-15 Por esta razón consideramos que si se aplica con más frecuencia la sonda Foley combinada con oxitocina en pacientes con cesárea previa se conseguirá incrementar los partos vaginales y disminuir el tiempo de trabajo de parto con menos complicaciones.
El objetivo de este estudio fue: evaluar si la combinación de la sonda Foley transcervical con oxitocina intravenosa, como método para inducción del parto en pacientes con cesárea previa, es más efectiva que la oxitocina sola para alcanzar una fase activa del trabajo de parto y, por consiguiente, incrementar la frecuencia de partos.
MATERIALES Y MÉTODOS
Estudio de casos y controles efectuado en el Centro Hospitalario Nuevo Sanatorio Durango del 1 de marzo de 2017 al 31 de marzo de 2018. Se crearon dos grupos: A: inducción del parto con oxitocina intravenosa y B: inducción con sonda Foley transcervical y oxitocina. Las variables categóricas se describieron con frecuencias y porcentajes, y las numéricas con media (±), desviación estándar o mediana. Se utilizó la prueba de Kolmogorov-Smirnov y t de Student y se consideró estadísticamente significativo un valor de p < 0.05. El estudio fue aprobado por el comité de ética del mismo hospital.
Criterios de inclusión: edad gestacional mayor o igual a 37 semanas, cesárea previa con incisión transversal baja (Kerr), embarazo único, presentación cefálica, inducción del trabajo de parto con oxitocina iniciada a 2 mUI/minuto mediante bomba de infusión, inducción del trabajo de parto con sonda Foley de 16 fr con globo de 30 mL, que se infló con 60 mL de solución fisiología o agua inyectable y al mismo tiempo se iniciaron 2 mUI/minuto de oxitocina mediante bomba de infusión, índice de Bishop inicial igual o menor a 6 puntos o dilatación cervical menor o igual a 2 cm, periodo intergenésico de la cesárea previa mayor de 18 meses, indicación médica para inducción del trabajo de parto, registro cardiotocográfico inicial reactivo.
Criterios de exclusión: pacientes con parto previo, con más de una cesárea previa, ruptura prematura de membranas, aneuploidias fetales, periodo intergenésico corto (menor a 18 meses entre la culminación de un embarazo y la concepción del siguiente) y pacientes con alguna contraindicación para parto vaginal (placenta previa).
Criterios de eliminación: alergia a la oxitocina no conocida, pacientes que solicitaron cesárea posterior a iniciar la inducción del trabajo de parto, expedientes con datos incompletos (falta de especificación del trabajo de parto, dilatación inicial, método de inducción usado o el modo de uso del mismo).
Se corroboró que a todas las pacientes se les hubiera mantenido en monitorización fetal continua. Las principales variables a medir fueron: frecuencia de pacientes que alcanzaron la fase activa del trabajo de parto y terminación del embarazo por vía vaginal. Las variables secundarias a medir fueron: frecuencia de pacientes con terminación del embarazo por vía abdominal, duración total del trabajo de parto, frecuencia de pacientes que lograron terminar el embarazo por vía vaginal en las 12 horas posteriores al inicio de la inducción, frecuencia y tipo de complicaciones maternas y fetales, y de las pacientes que terminaron en cesárea, indicaciones más frecuentes.
Las características demográficas recolectadas fueron: edad, estado civil, escolaridad, índice de masa corporal, que se ordenó conforme a la clasificación de la Organización Mundial de la Salud, paridad, semanas de gestación, comorbilidades médicas que fueron la razón de la inducción.
Los datos se recolectaron en el programa Excel y se procesaron con la versión 24 del SPSS para las características descriptivas (medias, desviación estándar e IC95%). Se realizó análisis cuantitativo y cualitativo de las variables en estudio. Las variables categóricas se describieron por medio de frecuencias y porcentajes, variables numéricas por media (±), desviación estándar o mediana. Se realizó prueba de Kolmogorov-Smirnov con la que se corroboró la normalidad y se aplicó la prueba t de Student para pruebas independientes y se consideró estadísticamente significativo un valor de p < 0.05.
RESULTADOS
Se estudiaron 50 pacientes que se dividieron en dos grupos de 25 cada uno. Al no haber diferencia notable en las características demográficas se trata de una muestra homogénea estadísticamente comparable porque para la edad hubo una media para el grupo A de 31.1 con desviación estándar de 5.681 y para el grupo B una media de 24 .1 con desviación estándar de 5.390; en el IMC con medias de 27.42 (DE ± 3.228) y 28.1 (DE ± 2.732), respectivamente. La relación de estas dos variables se esquematiza en las Figuras 1y2. Todas las pacientes eran nulíparas, aunque en ambos grupos hubo 15 pacientes secundigestas y 10 multigestas. Las semanas de embarazo del grupo A tuvieron una media de 40, mientras el grupo B de 39.9 semanas. La comorbilidad médica y la razón de la inducción del trabajo de parto más frecuente fue el embarazo prolongado (≥ 41 semanas) con 60% en el grupo A y 56% del grupo B (Cuadro 3).
Cuadro 3. Características demográficas
| Característica | Grupo A (oxitocina n = 25) | Grupo B (sonda Foley-oxitocina n = 25) |
| Edad años | 31.12 (21-41) | 34.16 (19-43) |
| IMC | ||
| Media | 27.42 (20.4-32.9) | 28.11 (21.5-35) |
| Peso normal | 4 | 3 |
| Sobrepeso | 15 | 18 |
| Obesidad grado 1 | 6 | 3 |
| Obesidad grado 2 | 0 | 1 |
| Paridad (segundo embarazo) | 15 | 15 |
| Paridad (multigesta) | 10 | 10 |
| Semanas de embarazo | 40 (37-41.5) | 39.9 (37-41.5) |
| Comorbilidades medicas-indicación de inducción del parto | ||
| Diabetes gestacional | 4 | 2 |
| Diabetes gestacional más restricción del crecimiento intrauterino (RCIU) | 0 | 1 |
| Preeclampsia | 4 | 3 |
| Preeclampsia y RCIU | 0 | 1 |
| RCIU | 2 | 2 |
| Oligohidramnios | 0 | 1 |
| Hipotiroidismo | 0 | 0 |
| Hipotiroidismo y embarazo prolongado | 1 | |
| Embarazo prolongado | 15 | 14 |
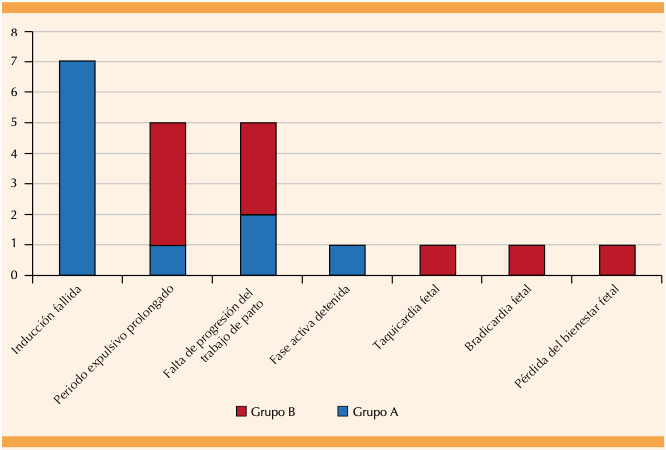
Del grupo A, 16 de 25 pacientes lograron llegar a una fase activa del trabajo de parto y de ellas 14 de 25 tuvieron terminación vaginal, una de ellas no logró el parto debido a detención de la fase activa del trabajo de parto (en nulíparas y multíparas, avance menor de 2 cm de dilatación en 4 horas con actividad uterina regular o en 6 horas con actividad uterina irregular) y la segunda por un periodo expulsivo prolongado (en nulíparas más de tres horas con analgesia o más de dos horas sin analgesia; en multíparas más de 2 horas con analgesia y más de 1 horas sin ésta). 20,21,22 De las pacientes restantes que no llegaron a la fase activa, las causas de cesárea fueron: inducción fallida 7 de 25 (cuando después de 12 ± 3 h de inducción con oxitocina, con dinámica uterina adecuada, no se consigue que la paciente entre en la fase activa del parto) 5,9,17,23 y falta de progresión del trabajo de parto 2 de 25 (patrón de contracciones de 3 o más contracciones cada 10 minutos durante 2 horas sin cambios cervicales, sin analgesia epidural y 3 horas con analgesia epidural). Figura 3
En el grupo B las 25 de 25 pacientes lograron alcanzar la fase activa del trabajo de parto y de ellas 17 de 25 tuvieron terminación por vía vaginal; las causas de cesárea fueron: periodo expulsivo prolongado en 4 de 25 pacientes, falta de progresión 1 de 25, taquicardia fetal 1 de 25 (frecuencia cardiaca fetal mayor de 160 latidos por minuto), bradicardia fetal 1 de 25 (frecuencia cardiaca fetal menos de 120 latidos por minuto) y pérdida del bienestar fetal 1 de 25 (registro cardiotocográfico categoría 2 del Colegio Americano de Ginecología y Obstetricia que no responde a maniobras de reanimación extraútero o categoría 3). Figura 3
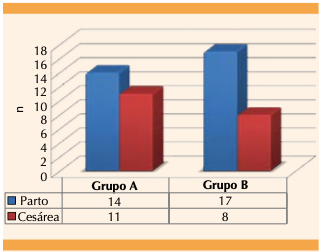
De los datos anteriores se compararon las medias con la prueba t de Student para variables independientes y se obtuvo un valor de p > 0.05 (IC95%: 0.16-0.4), interpretando lo siguiente: a pesar que en porcentajes, el uso combinado de sonda Foley con oxitocina obtuvo mayor cantidad de pacientes que lograron terminar el embarazo por vía vaginal en comparación con el grupo de oxitocina, la diferencia no es estadísticamente significativa, quizá debido a que el tamaño de la muestra es pequeño. Figura 4
Al analizar el tiempo de trabajo de parto en ambos grupos se encontró que en el grupo A hubo una media de 17.11 horas con desviación estándar de 3.8 y valor de p < 0.05 (IC95%: 2.4-6.2); mientras que en el grupo B se obtuvo una media de 12.44 horas con desviación estándar de 2.8 y valor de p < 0.05 (IC95%: 2.4-6.3). Del grupo A sólo 4 de 25 pacientes tuvieron terminación del embarazo antes de 12 horas de trabajo de parto, de las que 2 de 25 terminaron en cesárea y 2 de 25 en parto, mientras que en el grupo B 12 de 25 tuvieron terminación del embarazo antes de 12 horas y de ellas 8 de 25 terminaron en parto y 4 de 25 en cesárea.
Cuadro 4. Resultados
| Resultado | Grupo A (oxitocina n = 25) | Grupo B (sonda Foley-oxitocina; n = 25) | P |
| Tiempo hasta la finalización (horas) | 17.11 | 12.44 | < .001 |
| Finalización menor de 12 horas | 4 | 12 | |
| Parto | 14 | 17 | 0.392 |
| Cesárea | 11 | 8 | |
| Causas de cesárea | |||
| Inducción fallida | 7 | 0 | |
| Periodo expulsivo prolongado | 1 | 4 | |
| Falta de progresión del trabajo de parto | 2 | 1 | |
| Fase activa detenida | 1 | 0 | |
| Taquicardia fetal | 0 | 1 | |
| Bradicardia fetal | 0 | 1 | |
| Pérdida del bienestar fetal | 0 | 1 | |
| Otros | |||
| Dilatación final | 2 cm: 3 3 cm: 4 4 cm: 1 5 cm: 1 7 cm: 1 10 cm: 15 |
6 cm: 1 7 cm: 1 8 cm: 1 9 cm: 1 10 cm: 21 |
|
| Peso del recién nacido (g) | 3184.16 (1840-4425) DE ± 528.45 | 3133 (2355-3955) DE ± 407.27 | |
No hubo complicaciones maternas. Los recién nacidos obtuvieron calificaciones de Apgar sin diferencia significativa con valor de p 0.64 (Cuadro 5) y tampoco tuvieron complicaciones.
DISCUSIÓN
La inducción del trabajo de parto en pacientes con cesárea previa, con la combinación de sonda Foley transcervical y oxitocina, disminuye la duración del trabajo de parto. Los resultados de este estudio coinciden con los del American College of Gynecology and Obstetrics (2017), que comparó el uso de sonda Foley transcervical con o sin oxitocina para inducción del trabajo de parto, donde se estudiaron 323 pacientes: 184 nulíparas y 139 multíparas. Se encontró que en el grupo de nulíparas en quienes se aplicó la sonda Foley más oxitocina, 64% lograron el parto por vía vaginal en las primeras 24 horas a partir del inicio de la inducción versus 43% en el grupo donde solo se utilizó la sonda Foley (p = .003, riesgo relativo 1.51; IC95%: 1.14-2.00). En las pacientes multíparas con sonda Foley más oxitocina, 87% logró el parto en las primeras 24 horas vs 72% con solamente sonda Foley (RR 1.22; IC95%: 1.02-1.45). El tiempo medio en lograr el parto fue menor en ambos grupos: en las nulíparas: 20.9 horas con la combinación de los métodos vs 26.1 horas con sólo sonda Foley y multíparas 14.9 horas vs 18.6 horas. Esto permite concluir que la inducción del trabajo de parto con la combinación de oxitocina y sonda Foley incrementa la tasa de nacimientos en las primeras 24 horas en pacientes nulíparas y multíparas en comparación con el uso solo de sonda Foley. 14
En enero de 2018, nuevamente, el American College of Gynecology and Obstetrics publicó una nueva revisión en la que se incluyeron 201 mujeres con ruptura prematura de membranas, de las que a 93 se les colocó sonda Foley transcervical más oxitocina y a 108 solo oxitocina para la inducción del trabajo de parto. El tiempo de finalización no fue significativamente diferente entre los dos grupos; en el de sonda Foley más oxitocina una media de duración de 13.9 horas (DE ± 6.9) vs 14.4 horas (DE ± 7.9) en el grupo de oxitocina, con p = 0.69. 15
La sonda Foley con oxitocina incrementa la frecuencia de partos, como lo demostró el estudio efectuado en 2016 en la Universidad de Menoun- fia, Facultad de Medicina de Egipto, en el que se comparó el uso de sonda Foley transcervical (grupo 1), oxitocina (grupo 3) y la combinación de estos métodos (grupo 2), con 36 pacientes en cada grupo. Los resultados demostraron éxito de parto en 83.3% en el grupo de sonda Foley, 72.2% en el grupo de sonda Foley transcervical más oxitocina y 58.3% en el grupo de oxitocina (p = .257 para los grupos 1 vs 2, .020 para los grupos 1 vs 3 y 0.216 para los grupos 2 vs 3). En cuanto al tiempo del trabajo de parto en el grupo 1 se obtuvo en rango de 18.51 ± 4.55 con media de 21 horas; el grupo 2: 11.34 ± 1.89 con una media de 11 horas y el grupo 3: 11.86 ± 1.57 con media de 12 horas; los valores de p fueron 1 vs 2 < 0.001, 1 vs 3 <.0001 y 2 vs 3 .468. Fue así como se demostró la efectividad de la sonda Foley transcervical para la inducción del trabajo de parto. 16
El hecho que todas las pacientes del estudio aquí reportado hayan sido nulíparas mejora, en parte, la calidad de éste al disminuir el sesgo, porque el antecedente de un parto, por sí solo, condiciona ventajas: menor tiempo del trabajo de parto y mayores posibilidades de terminación por vía vaginal en el embarazo actual, como sucedió en el primer estudio citado del American College of Gynecology and Obstetrics y sustentado, nuevamente, en su Boletín 184 de noviembre de 2017, donde menciona, también, que factores como la edad materna avanzada, el índice de masa corporal elevado y la edad gestacional mayor a 40 semanas disminuyen las probabilidades del parto; situaciones que podrían afectar nuestro estudio porque en cuanto a edad materna mayor o igual a 35 años, índice de masa corporal en sobrepeso y más de 40 semanas de embarazo, el grupo A tuvo 28, 60 y 56%, respectivamente y el grupo B 56, 72 y 64%, respectivamente; sin embargo, a pesar de dichos factores la frecuencia de partos en ambos grupos fue mayor que la de cesáreas. 9
Con independencia de que esta muestra no sea lo suficientemente grande para que la diferencia estadística de la frecuencia de partos fuera significativa, con los resultados se demuestra que la combinación de los métodos ayuda a que mayor cantidad de pacientes logren alcanzar una fase activa del trabajo de parto, que aumenta las posibilidades de terminación por vía vaginal.
CONCLUSIONES
La combinación de sonda Foley transcervical con oxitocina demostró ser altamente efectiva y segura para la inducción del trabajo de parto en pacientes con cesárea previa. Se logró disminuir significativamente el tiempo de trabajo de parto y aumentar la frecuencia de pacientes que logran llegar a una fase activa del trabajo de parto. Sin embargo, aún existe discrepancia entre instituciones y estudios reportados, algunos con deficiencias como la homogeneidad de las características de la población y otros más, incluido este, debido al tamaño de muestra. Se requieren más estudios para poder unificar las indicaciones de cada método de inducción.











 nueva página del texto (beta)
nueva página del texto (beta)