ANTECEDENTES
Los leiomiomas uterinos son los tumores benignos ginecológicos más comunes en la edad reproductiva. La incidencia en adolescentes es menor a 1%. Su origen en esta etapa de la vida se desconoce, pero se acepta que son tumores benignos monoclonales, producidos por una célula única.1 Una revisión sistemática informó 19 casos de leiomiomas uterinos entre 1965 y 2014.2 En 1969 se reportó el primer caso de mioma en una adolescente de 13 años, concomitante con hemorragia y anemia.3
Hasta la fecha no se ha establecido el origen exacto de los miomas en las adolescentes; sin embargo, un estudio citogenético informó la translocación entre los cromosomas 12 y 14.4 Incluso, algunos autores señalan que las lesiones pueden ser congénitas o debidas a la producción de esteroides sexuales en la pubertad, que estimulan el crecimiento de los miomas.
Si bien la incidencia de miomatosis en adolescentes es baja, supone una causa de morbilidad significativa, con: dolor pélvico, aumento del volumen abdominal, síntomas compresivos y hemorragia uterina anormal.5,6 Los miomas de gran tamaño pueden comprimir la vejiga y los uréteres, con posibilidad de daño renal.7
Los tumores de crecimiento rápido tienen alto potencial de malignidad. Morad y sus colaboradores8 comunicaron el caso de una paciente de 15 años que en el examen histopatológico posmiomectomía reportó neoplasia en los espacios vasculares, con aumento en la tasa mitótica.9
La ecografía es el estudio de primera línea para identificar miomas; sin embargo, en las adolescentes los datos pueden ser inespecíficos. En la actualidad, la resonancia magnética ofrece alta sensibilidad para la identificación, cantidad y ubicación de estos tumores, incluso ayuda en la estrategia quirúrgica cuando la miomectomía se planea en pacientes que desean preservar su fertilidad.2
Las opciones de tratamiento son farmacológico y quirúrgico. El comportamiento biológico de los tumores en las adolescentes es diferente al de las mujeres adultas, por lo que el tratamiento óptimo aún se discute.9-13 Por tratarse de pacientes jóvenes y nuligestas, con deseos de preservar la fertilidad, la miomectomía es una opción adecuada y duradera, con baja tasa de recurrencia, preservadora de la fertilidad y que no interfiere con el desarrollo personal de las pacientes.2,10
CASO CLÍNICO
Paciente de 16 años, estudiante, hemotipo B positivo. Antecedentes ginecológicos: menarquia a los 13 años, pubarquia a los 11 y telarquia a las 12. Ciclos menstruales regulares, de 30 x 4 días. El padecimiento se inició tres meses previos a la consulta médica, con alteración del patrón menstrual (ciclos de 15 x 35 días) y dismenorrea moderada. Ocho meses antes se percató del aumento del perímetro abdominal y de un tumor palpable suprapúbico, de rápido crecimiento, concomitante con dolor abdominal generalizado, estreñimiento y plenitud gástrica. Antes de ser internada en el servicio de Ginecoobstetricia fue atendida en el área de Urgencias, donde ingresó por probable apendicitis, descartada por diagnóstico de infección de vías urinarias. El tratamiento con antibióticos no fue satisfactorio, por lo que se solicitó un ultrasonido pélvico, que reportó una tumoración uterina de componente incierto y crecimiento rápido. Con estos hallazgos fue enviada a nuestra unidad hospitalaria.
A la exploración física se encontró: abdomen con aumento de volumen, tumoración de bordes regulares por arriba de la cicatriz umbilical, de predominio en el hemiabdomen izquierdo, móvil, sin datos de irritación peritoneal. Los genitales externos se observaron sin alteraciones.
Los estudios de laboratorio reportaron: hemoglobina de 15.8 g/dL, hematócrito 44.5% plaquetas de 301 x 103, leucocitos de 5.5 x 103 µL y fibrinógeno de 324 mg/dL.
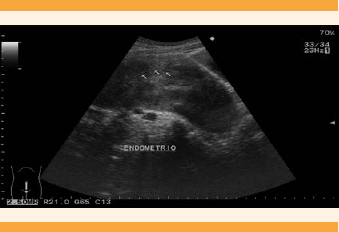
El primer ultrasonido pélvico informó: útero en anteversión, ligeramente inclinado a la derecha, piriforme, con bordes ligeramente lobulados, de 152.5 x 70.9 x 103.8 mm; patrón ecográfico heterogéneo a expensas de varias lesiones sugerentes de miomatosis de medianos elementos. La ecografía endometrial, central y lineal con espesor de 14.1 mm. El ovario derecho midió 41.4 x 23.6 x 30.9 mm, con volumen de 15.8 cc; patrón folicular normal. El ovario izquierdo: 33 x 23.9 x 24.4 mm, con 10.3 cc y patrón folicular normal. Las imágenes coincidieron con miomas de predominio intramural de medianos elementos.
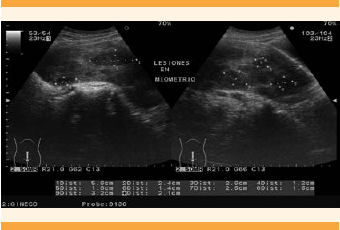
El segundo ultrasonido pélvico reportó: útero en anteflexión con aumento de volumen, bordes regulares definidos, de 16.8 x 7.2 x 13.2 cm; miometrio con ecogenicidad heterogénea a expensas de múltiples imágenes hipoecoicas ovaladas y redondeadas, bien delimitadas, de diferente tamaño y diseminadas en esta zona, de 5.6 x 2.4 cm, 2.6 x 1.2 cm, 1.8 x 1.4 cm, 2.6 x 1.6 cm y 3.2 x 2.1 cm. La cavidad endometrial central, ecogénica y lineal. El ovario derecho se apreció de forma, tamaño y situación normal, de bordes regulares, definidos, de 48 x 27 x 37 mm, con volumen de 24.7 cc, incluido un quiste de 24 x 14 mm. El ovario izquierdo de tamaño y situación normal, de 26 x 19 x 30 mm, volumen de 8.03 cc y parénquima homogéneo. Se informaron múltiples lesiones hipoecoicas diseminadas en el miometrio, de apariencia metastásica, sin relación con imágenes características de miomas. (Figuras 1 y 2) Debido al súbito incremento de tamaño, comparado con el ultrasonido pélvico previo, se solicitó una tomografía pélvica y determinación de marcadores tumorales. Ésta reportó: hígado con aumento de tamaño del lóbulo izquierdo, densidad conservada; útero de 173 x 76 x 125 mm, con perímetro liso; miometrio de aspecto heterogéneo, a expensas de múltiples lesiones ovoides, bien delimitadas, isodensas, con diámetro mayor de 17-80 mm, de localización dispersa, con predominio en la cara anterosuperior, que comprimían y desviaban el endometrio hacia la derecha. Endometrio lineal, de 5 mm, sin adenopatías ni líquido libre en la cavidad abdomino-pélvica. Se identificaron leiomiomas de tipo intramural de medianos y grandes elementos, ovarios sin lesiones visibles y hepatalgia a expensas del lóbulo izquierdo. (Figura 3) La concentración de marcadores tumorales estuvo dentro de los límites de referencia: Ca-125 30.34 u/mL y deshidrogenasa láctica de 265 u/L.
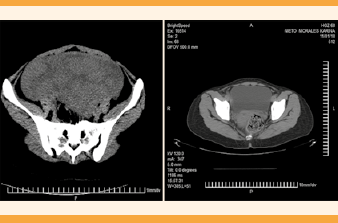
Figura 3 Tomografía computada que evidencia el miometrio de aspecto heterogéneo, a expensas de múltiples lesiones ovoideas, bien delimitadas, isodensas, de localización dispersa, con predominio en la cara anterosuperior.
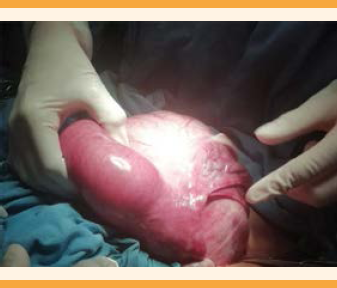
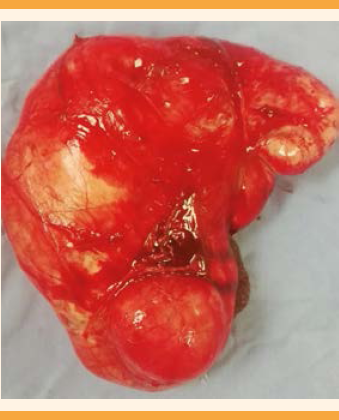
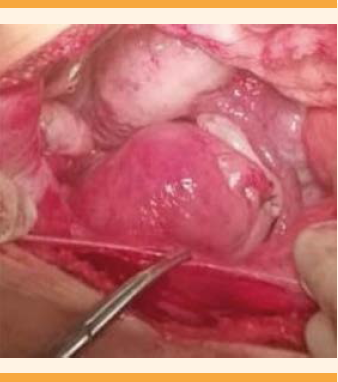
Con el diagnóstico de tumor pélvico y probable miomatosis uterina de grandes elementos, se decidió la laparotomía con estudio transoperatorio que reportó: tumoración de 25 cm, dependiente del ligamento ancho izquierdo y extensión hasta el retroperitoneo, de consistencia sólido-quística; útero de 5 x 6 cm, salpinge izquierda de 11 cm adherida a la tumoración; ovario izquierdo de 3 x 2 cm, blanco-nacarado. La salpinge derecha de 11 cm; ovario derecho de 3 x 2 cm, blanco-nacarado. El sangrado estimado fue de 450 cc; no se informaron complicaciones adicionales. El estudio transoperatorio reportó: leiomioma benigno. Figuras 4, 5 y 6
La paciente evolucionó favorablemente y se dio de alta al segundo día de la operación. Continuó en seguimiento en el servicio de Consulta Externa. El reporte histopatológico fue: tejido de forma y superficie irregular, de 900 g, color marrón-rojizo-opaco, de consistencia semifirme, áreas blanco-grisáceas, de aspecto “arremolinado”, alternando con aéreas rosadas fibrosas. El diagnóstico: leiomioma uterino de patrón histológico convencional. El diagnóstico citológico: líquido peritoneal negativo a elementos neoplásicos malignos, escasas células mesoteliales reactivas y linfocitos aislados. Durante el seguimiento reaccionó satisfactoriamente, por lo que se dio de alta del hospital, con buen pronóstico y adecuada función reproductiva.
DISCUSIÓN
La miomatosis uterina en adolescentes es poco frecuente; por tanto, las características clínicas de la enfermedad son diferentes a las que se manifiestan en mujeres adultas.1 El 50% de los miomas uterinos no provoca síntomas, por lo que su prevalencia puede estar subestimada.12
El origen de los leiomiomas uterinos en adolescentes aún se desconoce, pero se acepta que son tumores benignos monoclonales, producidos por una sola célula que se transforma en neoplásica y la mayor parte sufre anomalías cromosómicas.1,2,7 Un estudio epidemiológico efectuado en 21,479 mujeres de 8 países reportó una prevalencia de miomatosis uterina de 0.4% (n = 180) en adolescentes de 15-19 años.6
En 1969 se informó el primer caso de miomatosis uterina en adolescentes (niña de 13 años), concomitante con hemorragia y anemia.2 No obstante, nuestra paciente tenía ciclos menstruales regulares, sin alteraciones hemodinámicas.
Los síntomas reportados con mayor frecuencia en adolescentes incluyen: irregularidad menstrual, hemorragia uterina, dolor pélvico y compresión abdominal.1 Los dos últimos coincidieron con los manifestados por la paciente de nuestro caso.
El mioma intraligamentario identificado pertenece a una variante no reportada en la bibliografía. De acuerdo con una revisión sistemática de 19 casos,2 la prevalencia de miomas sigue el siguiente orden: intramurales, subserosos y submucosos.
El diagnóstico diferencial en adolescentes con miomatosis uterina debe establecerse oportunamente, pues debido al rápido aumento de volumen del tumor se requiere descartar adenosarcomas o sarcomas botrioides. Andrade y su grupo14 reportaron una serie de 9 casos de adolescentes con sangrado uterino anormal y tumor a través del introito vaginal.
La miomectomía abdominal con preservación del útero es el tratamiento de elección2 porque ofrece una tasa de éxito alta, no genera recidiva a 5 años de seguimiento, ni afecta el desarrollo personal de las pacientes.2 En nuestro caso se implementó ese protocolo, con reacción satisfactoria y preservación de la función reproductiva. La indicación de análogos de GnRH, inhibidores de la aromatasa o embolización de arterias uterinas no se ha reportado en pacientes menores de 18 años.15,16
CONCLUSIONES
Los aspectos implicados en el tratamiento óptimo de las adolescentes con miomatosis uterina incluyen: edad, síntomas y preservación de la fertilidad. Es importante establecer el diagnóstico diferencial y descartar las causas malignas, además de informar los nuevos casos, para estimar la incidencia real de la enfermedad en este grupo de pacientes. Hace falta un consenso para el diagnóstico y tratamiento oportuno, y mejorar la calidad de vida de las adolescentes.











 nueva página del texto (beta)
nueva página del texto (beta)