Introducción
Las personas con diabetes tipo 2 (DM2) tienen un elevado riesgo de presentar complicaciones derivadas de la infección por SARS-CoV-21. El adecuado control glucémico podría prevenir la transmisión de la COVID-192 y reducir las complicaciones en las personas con DM23. En este sentido, el control integral de la DM2 requiere un alto nivel de autocuidado, un estilo de vida saludable, actividad física (AF) y adecuada adherencia al tratamiento4. El 20 de marzo de 2020 se declaró el aislamiento social preventivo y obligatorio (ASPO) en toda la República Argentina5. Durante los periodos de catástrofes naturales y en pandemias por enfermedades infecciosas se observan efectos deletéreos económicos y psicológicos6. Por otra parte, la falta de un seguimiento apropiado de estas patologías en tiempos de pandemia podría generar un exceso de muertes de causa cardiovascular7.
El objetivo de nuestro trabajo fue evaluar si la implementación del ASPO en el contexto de la pandemia de COVID-19 influyó en el control de salud de los pacientes con DM2, en relación con el peso, el nivel de AF, la adherencia al tratamiento y las inmunizaciones antigripal y antineumocócica.
Método
Del 2 de mayo al 30 de julio de 2019 se realizó un estudio en consultorios ambulatorios de cardiología de 17 provincias de la República Argentina. Durante los 3 meses del estudio se asistió a 1189 pacientes con diagnóstico previo de DM2. Ingresaron al registro los primeros dos pacientes de cada día de consulta (preespecificado por protocolo) que cumplieron los criterios de inclusión y aceptaron su participación, previa firma del consentimiento informado que incluía un seguimiento a 1, 3 y 5 años. La cohorte inicial de 2019 la conformaron 694 pacientes. Durante el año 2020, con más de 100 días desde el comienzo del ASPO se realizó un cuestionario por vía telefónica a los pacientes enrolados en 2019 que no presentaran síntomas ni criterios de COVID-19. El cuestionario fue respondido por el paciente o por un familiar de primer grado. El nivel de AF se evaluó con el cuestionario validado IPAQ (International Physical Activity Questionnaire) en su versión corta8. Se definió «inactividad física» como menos de 150 minutos de AF de cualquier intensidad. Para la evaluación de la adherencia al tratamiento se usó el test de Morisky Green. El aumento de peso se definió por una pregunta de autorreporte: ¿Aumentó de peso durante la pandemia de COVID-19? La enfermedad cardiovascular (ECV) se definió como compromiso vascular carotídeo, cerebral, coronario o periférico, y complicaciones microvasculares como nefropatía, neuropatía, retinopatía y pie diabético. Se definió la inmunización como la aplicación de las vacunas antigripal y antineumocócica.
Dada la extensión de la República Argentina, la aparición desigual, progresiva y por regiones del SARS-CoV2 y las diferentes modalidades y niveles de ASPO, dividimos las regiones en Área Metropolitana de Buenos Aires/Chaco (región 1), con más de 150 casos/100.000 habitantes (163.000 personas afectadas correspondientes al 93% de los casos de todo el país), y resto del país (región 2), con menos de 150 casos/100.000 habitantes al día del cierre de la encuesta.
La región 1 quedó conformada por pacientes provenientes de Ciudad Autónoma de Buenos Aires, Tigre, Ciudad Evita, Morón, Quilmes, Boulogne, José C. Paz, Casanova, Caseros, Lomas del Mirador, Marcos Paz, Merlo, Pacheco, Padua, Palomar, Pilar, San Isidro, San Miguel, Villa Sarmiento, Villa Tesei y Chaco. La región 2 quedó conformada por pacientes provenientes de Provincia de Buenos Aires (9 de Julio, Mercedes, Bahía Blanca), Chubut, Corrientes, Entre Ríos, Formosa, Jujuy, La Pampa, Mendoza, Misiones, Neuquén, Río Negro, Santa Cruz, Tierra del Fuego y Tucumán.
En el análisis estadístico, las variables cuantitativas con distribución normal se expresaron como media y desviación estándar, y se analizaron mediante la prueba de Fisher. Las variables dicotómicas se expresaron como porcentajes y se analizaron mediante la prueba de ji al cuadrado. Para las datos apareados se utilizó el test de McNemar. Las variables estadísticamente significativas en el análisis univariado se analizaron mediante regresión logística para evalauar los factores asociados independientes. Se definió un valor de p < 0.05 como estadísticamente significativo. Para el análisis se utilizó el software EPIINFO 7.
Resultados
Se llamó por teléfono a 502 pacientes (72% de la cohorte del 2019), de los cuales 454 respondieron el cuestionario (4 pacientes habían fallecido, 3 estaban fuera del país, 20 rechazaron responder las preguntas y 21 tenían números erróneos o incompletos). Ninguno de los pacientes contactados presentaba sintomatología ni había sufrido infección por SARS-CoV-2. El 33.7% de los pacientes correspondían a la región 1 y el 66.3% a la región 2. El cuestionario fue respondido en el 85.3% de los casos por el paciente y en el 14.7% por un familiar de primer grado. En el momento de la evaluación, la mediana de duración del ASPO era de 113 (103-123) días. La media de edad fue de 65.4 ± 10.5 años y predominó el sexo masculino (66.3%). El tiempo de evolución de la DM2 fue de 11.8 ± 8.6 años y el 51.2% de los pacientes tenían antecedentes de ECV. Las características generales de la muestra se exponen en la tabla 1 y las variables comparativas con el año 2019 se detallan en la tabla 2. Asimismo, en las tablas 3 a 5 se listan el incremento de peso, la AF, la adherencia al tratamiento y las inmunizaciones según grupos de edad, sexo y cobertura médica.
Tabla 1 Características basales de la población y su comparación por regiones
| Características generales | Global | Región 1 | Región 2 | p |
|---|---|---|---|---|
| Edad en 2020 (años) | 65.4 ± 10.5 | 65.3 ± 9.8 | 65.4 ± 10.8 | NS |
| Edad < 55 años (%) | 14.4 | 12.3 | 15.5 | NS |
| Edad 55-65 años (%) | 24.3 | 27.8 | 22.4 | NS |
| Edad 66-75 años (%) | 30.1 | 29.6 | 30.3 | NS |
| Edad > 75 años (%) | 17 | 15.4 | 17.9 | NS |
| Sexo (mujeres, %) | 41.3 | 39.5 | 43.2 | NS |
| IMC en 2019 (kg/m2) | 32.1 ± 6 | 31.7 ± 6.4 | 33.2 ± 5.8 | NS |
| Evolución de DM2 en 2020 (años) | 11.8 ± 8.6 | 10.9 ± 7.8 | 12.2 ± 9 | NS |
| Sin cobertura médica (%) | 9.3 | 18.5 | 4.1 | 0.00 |
| PAMI (%) | 21.2 | 24.7 | 19.3 | NS |
| OS o prepaga* | 69 | 56.8 | 75.8 | 0.00 |
| ECV (%) | 51.2 | 49 | 53.5 | NS |
| ACV (%) | 4.2 | 4.9 | 3.8 | NS |
| Nefropatía (%) | 28.4 | 29 | 28 | NS |
| Retinopatía (%) | 10 | 11.7 | 9 | NS |
| Neuropatía (%) | 9 | 8.6 | 9.3 | NS |
| Pie diabético (%) | 2.9 | 3.7 | 2.4 | NS |
| Sobrepeso en 2019 (IMC 25-29, %) | 32.2 | 29.4 | 33.6 | NS |
| Obesidad en 2019 (IMC ≥ 30, %) | 59.9 | 58.2 | 60.8 | NS |
*Prepaga: sistema de salud privado. ACV: accidente cerebrovascular; DM2: diabetes mellitus tipo 2; ECV: enfermedad cardiovascular; IMC: índice de masa corporal; NS: no significativo; PAMI: Programa de Atención Médica Integral de jubilados y pensionados; OS: Obra Social Sindical.
Tabla 2 Comparación de los resultados de inactividad física, adherencia al tratamiento e inmunizaciones entre los años 2019 y 2020
| 2019 | 2020 | p | |
|---|---|---|---|
| Inactividad física (%) | 55.7 | 55.1 | 0.3 |
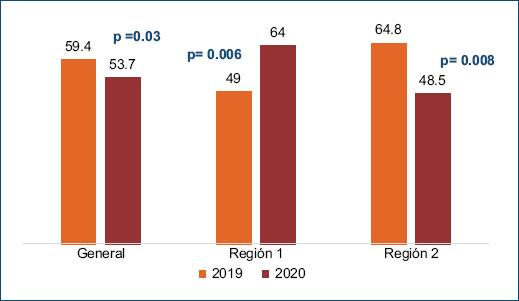
| Adherencia al tratamiento (%) | 59.4 | 52.7 | 0.003 |
| Vacunación antigripal (%) | 61 | 81 | 0.000 |
| Vacunación antineumocócica (%) | 48.8 | 68.5 | 0.000 |
Incremento de peso
El 48.02% de los pacientes refirieron haber aumentado de peso (el 32% 1 kg, el 36% 2-3 kg, el 16% 3-5 kg y el 16% > 5 kg). El aumento promedio estimado fue de 2,4 kg. No se hallaron diferencias significativas entre las dos regiones evaluadas (región 1 48.5% vs. región 2 47.1%; p = NS). Se registró una tendencia no significativa en relación con el aumento de peso y el nivel de AF: un 51.3% de los pacientes con AF baja aumentaron de peso, frente al 41.9% de los pacientes con AF alta (p = NS). En el análisis multivariado para incremento de peso (edad, antecedentes cardiovascuares, región, complicaciones microvasculares, cobertura médica, AF y sexo) se correlacionó solo con la ausencia de cobertura médica (odds ratio [OR]: 2.69; intervalo de confianza del 95% [IC 95%]: 1-3; p = 0.005).
Actividad física
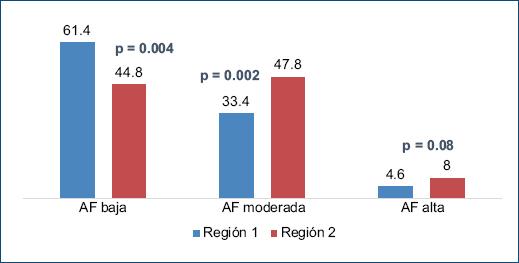
El 55.1% presentaba inactividad física, proporción que no varió significativamente con respecto a la observación del año 2019 (Tabla 2). La AF promedio medida por el IPAQ durante el ASPO resultó de 594 MET × min/sem, distribuida en los siguientes niveles: AF baja 50.4%, AF moderada 43.2% y AF alta 6.8%. En la comparación entre regiones, se observó una AF promedio significativamente más baja en la región 1, con 367,5 (0-5698) MET/sem, que en la región 2, con 720 (0-7066) MET/sem (p = 0.0009) (Fig. 1).
En el análisis multivariado (grupos de edad, ECV, región, complicaciones microvasculares, cobertura médica, actividad física y sexo), la AF baja se asoció de manera significativa con la región 1 (OR: 1.8; IC 95%: 1-2; p = 0.003) y con el sexo femenino (OR: 1.8; IC 95%: 1-2; p = 0.005).
Adherencia al tratamiento farmacológico
Registramos una caída del 59.4% al 53.7% en el año 2020 (p = 0.03), principalmente por una disminución en la adherencia en la región 2 (Fig. 2). En el análisis multivariado (ECV, grupos de edad, región, complicaciones microvasculares, cobertura médica y sexo) observamos una asociación significativa con la región 1 (OR: 2.2; IC 95%: 1-4; p = 0.003) y el sexo masculino (OR: 0.6; IC 95%: 0-4; p = 0.03).
Inmunizaciones
Las coberturas de las inmunizaciones antigripal y antineumocócica aumentaron significativamente en comparación con el año 2019 (Tabla 2), sin diferencias entre las regiones evaluadas (antigripal 2020: región 1 83.7% vs. región 2 79.7%, p = NS; antineumocócica 2020: región 1 65.3% vs. región 2 70.4%, p = NS). En el análisis multivariado (ECV, grupos de edad, región, complicaciones microvasculares, cobertura médica y sexo), observamos una asociación significativa en relación con la región 1 (OR: 2.2; IC 95%: 1-4; p = 0.003) y el sexo masculino (OR: 0.6; IC 95%: 0-4; p = 0.03).
Cuando analizamos los subgrupos según la presencia o no de ECV no observamos diferencias significativas respecto a la ganancia ponderal (46.6% con ECV vs. 49.5% sin ECV; p = NS) ni al alcance del objetivo de AF semanal (no alcanzaron los 150 min/sem el 55.9% con ECV y el 54.1% sin ECV; p = NS). En los pacientes con ECV, el nivel de inactividad física fue mayor en la región 1 que en la región 2, de modo similar a lo ocurrido en la muestra global (Tabla 6).
Tabla 3 Aumento de peso, actividad física, adherencia al tratamiento e inmunizaciones por grupos de edad
| < 55 años | 56-65 años | 66-75 años | > 75 años | p | |
|---|---|---|---|---|---|
| Aumento de peso (%) | 55.1 | 49.2 | 48.2 | 42.9 | 0.4 |
| Actividad fisica baja (%) | 38.5 | 52.7 | 54.7 | 54.5 | 0.03 |
| Actividad física moderada (%) | 49.2 | 39.1 | 28 | 16.8 | NS |
| Actividad física alta (%) | 12.3 | 8.2 | 5.1 | 3.9 | 0.04 |
| Adherencia tratamiento (%) | 50.8 | 50 | 59.1 | 53.2 | 0.003 |
| Vacunación antigripal (%) | 72.3 | 73.6 | 86.9 | 85.7 | 0.03 |
| Vacunación antineumocócica (%) | 55.4 | 54.5 | 80.3 | 76.6 | 0.000 |
NS: no significativo.
Tabla 4 Aumento de peso, actividad física, adherencia al tratamiento e inmunizaciones por sexos
| Hombre | Mujer | p | |
|---|---|---|---|
| Aumento de peso (%) | 46 | 51 | NS |
| Actividad física baja (%) | 44.1 | 58.9 | 0.000 |
| Actividad física moderada (%) | 48.3 | 36.3 | 0.01 |
| Actividad física alta (%) | 8.4 | 4.7 | NS |
| Adherencia tratamiento en 2020 (%) | 59.7 | 45.8 | 0.001 |
| Vacunación antigripal en 2020 (%) | 81.7 | 80 | NS |
| Vacunación antineumocócica en 2020 (%) | 71.1 | 62.3 | NS |
NS: no significativo.
Tabla 5 Aumento de peso, actividad física, adherencia al tratamiento e inmunizaciones según cobertura médica
| Sin cobertura | PAMI | OS/prepaga* | p | |
|---|---|---|---|---|
| Aumento de peso (%) | 69 | 49 | 45 | 0.002 |
| Actividad física baja (%) | 50 | 49 | 50.1 | NS |
| Actividad física moderada (%) | 45.2 | 45.8 | 42.3 | NS |
| Actividad física alta (%) | 4.7 | 5.2 | 5.7 | NS |
| Adherencia tratamiento en 2020 (%) | 33.3% (14) | 47.9% (46) | 58.5% (183) | 0.001 |
| Vacunación antigripal en 2020 (%) | 87.5 | 83.3 | 78.9 | 0.03 |
| Vacunación antineumocócica en 2020 (%) | 47.6 | 71.9 | 70.6 | 0.001 |
*Prepaga: sistema de salud privado. NS: no significativo; OS: Obra Social Sindical; PAMI: Programa de Atención Médica Integral de jubilados y pensionados.
Discusión
Nuestro estudio es el primero en Latinoamérica en evalúar el impacto del ASPO en pacientes con DM2 sobre aspectos fundamentales para el adecuado cuidado de la salud cardiovascular.
La obesidad es un factor de riesgo de complicaciones en los pacientes con COVID-199. Los datos sobre el incremento de peso durante el aislamiento social son escasos y variables. En Italia, en la población en general, se observó un incremento de peso del 47.5%10. Dos estudios en pacientes con diabetes mostraron, en India, un incremeto de peso del 19%11, y en Turquía no se registraron cambios significativos12. Casi la mitad de la población evaluada en nuestro estudio reportó haber incrementado su peso, lo cual podría generar un peor control metabólico y un exceso de muertes prevenibles13. El promedio de incremento de peso observado en nuestro estudio fue mayor que el de un reporte italiano en pacientes seguidos en una unidad de obesidad14. Las diferencias encontradas podrían deberse a la población estudiada, al número de pacientes y a diferencias socioculturales. Durante periodos de confinamiento aumenta el consumo de alimentos poco saludables asociado a la ansiedad del aislamiento15, el incremento de la sensación de apetito16 y el consumo de bebidas alcohólicas17. En nuestra muestra, casi la mitad de los pacientes presentaban ECV; en este sentido, la fluctuación del peso podría considerarse un factor independiente de incremento de la mortalidad en estos pacientes18. El hallazgo de la falta de cobertura médica relacionada con el aumento de peso se encuentra en línea con el bajo nivel socioeconómico observado como determinante de malnutrición en Latinoamérica19.
La AF regular disminuye la mortalidad cardiovascular y mejora el sistema inmunitario frente a posibles infecciones respiratorias20. Dos estudios en población general evaluaron el nivel de AF durante el confinamiento: uno de ellos, en población italiana, mostró un incremento del nivel de AF baja de 23% al 39,6%21; en el segundo estudio, una encuesta multicéntrica, se observó una reducción de la AF global del 38%22. En nuestro estudio, más de la mitad de los pacientes eran físicamente inactivos en 2019, porcentaje que se mantuvo durante el tiempo de ASPO. Sin embargo, al analizar el nivel de AF por regiones, en la región 1 la AF baja resultó significativamente superior que en la región 2, lo que refleja el posible impacto de un aislamiento social mas estricto. Resultados similares se obtuvieron en un estudio multicéntrico con datos de una aplicación para teléfonos celulares, que mostró una caída más marcada del conteo de pasos según el grado de aislamiento implementado: del 48.7% en Italia, donde se declaró un bloqueo nacional, y del 6.9% en Suecia, donde se abogó por el distanciamiento social sin aislamiento estricto23. Por último, el sexo femenino se asoció de manera significativa con AF baja en el análisis multivariado, en concordancia con muchos estudios que muestran disparidad por sexo en el nivel de AF24.
La adherencia al tratamiento se encuentra en relación con diferentes factores: socioeconómicos, del tratamiento, de la enfermedad y del sistema de salud. En un estudio realizado en la Ciudad de México durante la pandemia de COVID-19 se observó una caída del 19% en la adherencia y un incremento del 22% en los problemas relacionados con el acceso al tratamiento farmacológico25. En la misma línea, en nuestro estudio hallamos una reducción significativa de la adherencia al tratamiento en comparación con el año 2019. Sin embargo, cuando comparamos por regiones, en las zonas con mayor cantidad de casos de COVID-19 (región 1) se registró una mayor adherencia. Un estudio en población alemana registró un incremento en la venta de fármacos cardiovasculares, lo que sugiere que el miedo generado por la pandemia podría tener un efecto positivo en la adherencia al tratamiento26, hecho que podría explicar los hallazgos en nuestro estudio.
Algunos datos provenientes de la experiencia en Italia podrían vincular la vacunación antigripal con un efecto protector frente a la enfermedad por SARS-CoV-227,28. En nuestro estudio, la cobertura de vacunación se incrementó durante el ASPO, ampliando significativamente la inmunización en ambas zonas. En Argentina, el inicio de la pandemia coexistió con el periodo invernal. En el contexto actual, la sensibilidad y el miedo a padecer un cuadro infeccioso han podido incrementar el impacto de las campañas realizadas por los distintos organismos de salud y aumentar la adherencia a las indicaciones de inmunización. La mayor aplicación de la vacuna contra la gripe podría facilitar el manejo de los brotes respiratorios en escenarios donde los recursos y la capacidad de detección podrían ser reducidos29.
Como limitaciones del presente estudio podemos mencionar que los datos fueron autorreportados. Por otra parte, se incluyeron pacientes que consultaron a un especialista en cardiología y que podrían no representar el universo de pacientes con DM2. Finalmente, el criterio de inclusión de por lo menos 100 días de ASPO fue cumplido por todos los pacientes, pero se detecta una variabilidad en el tiempo de exposición a este. Como el ASPO aún está en curso (octubre de 2020), no podemos en este momento reportar la evaluación final de las consecuencias de un ASPO más prolongado.
Conclusiones
En una población de alto riesgo cardiovascular y con una prevalencia de sobrepeso/obesidad elevada, el ASPO se asoció a ganacia de peso y menor nivel de AF, lo que podría resultar deletéreo sobre la salud cardiovascular de los pacientes con DM2. Por otro lado, se observan algunos aspectos positivos, como el aumento de las inmunizaciones y el incremento de la adherencia al tratamiento en las zonas más afectadas. Consideramos importante implementar estrategias que permitan mitigar el impacto sobre los aspectos negativos de la pandemia y del ASPO, en especial en las poblaciones de mayor riesgo cardiovascular.
Grupo investigadores cardiometabolismo
Dr. Hugo Sanabria, Dra. Paula Peres Terns, Dra. Constanza Lagos, Dr. Federico Graziano, Dr. Ricardo Sebastian Galdeano, Dr. Jorge Veron, Dr. Carlos Pedroza, Dr. Eduardo Blumberg, Dr. Augusto Lavalle Cobo, Dr. Fernando Gonzalez Pardo, Dr. Carlos Klein, Dr. Juan Carlos Sendoya, Dra. Diana Millan, Dr. Juan Navarro, Dr. Cesar Damián Berestein, Dra. Paola Harwicz, Dr. Ezequiel Schnyder, Dra. Daniela Luconi, Dra. Maria del Mar Baez Nuñez, Dr. Salmeri Emiliano, Dra. Graciela Bruna, Dr Damián Ezequiel Holownia, Dr. Leonel Degenhardt, Dr. Julio Napoli, Dr. Pedro Becerra, Dr. Fabio Ruso, Dr. Juan Pablo Bonifacio, Dr. Schiavone Leonardo, Dr. Facundo Iaconis, Dra. Viginia Barba, Dra Florencia Sobrino, Dr. Sebastian Raul Fonseca, Dra. Duczynski Paula, Dr. Oscar Voguelman, Dr. Forte Ezequiel, Dra. Guillermina Eleit, Dra. Ana Maria Grassani, Dr. Cesar Geovanny, Dr. Carlos Javier Buso, Dr. Courtade Iriarte Pablo, Dr. Horacio Buffa, Dr. Pedro Zanardo, Dr. Natalia Prum, Dr. Raul Maltez, Dr. Santiago Lynch, Dra. Marina Gonzalez, Dra. Valeria Varone, Dr. Alfredo Alejandro Romano.











 nueva página del texto (beta)
nueva página del texto (beta)