Introducción
La hernia de Spiegel es un tipo de hernia poco frecuente de la pared abdominal, situada en la unión del borde lateral del músculo recto del abdomen y el borde medial del transverso del abdomen, la mayoría en la línea semilunar (línea de Spiegel). El saco herniario penetra a través de la aponeurosis del músculo transverso del abdomen y el músculo oblicuo interno, pero permanece por detrás de la aponeurosis del músculo oblicuo externo1-3.
La hernia de Spiegel representa el 0.12 al 2% de las hernias de la pared abdominal, con un pico de incidencia entre los 50 y los 60 años de edad1,4.
Los pacientes pueden cursar asintomáticos o presentar datos inespecíficos, como dolor abdominal o sensación de una masa en los cuadrantes inferiores del abdomen. El diagnóstico clínico puede ser difícil de realizar, principalmente en pacientes obesos. Dentro de los estudios de imagen, el ultrasonido es económico y de gran precisión en el diagnóstico. La tomografía nos ayuda a establecer el diagnóstico con alta sensibilidad y especificidad, pero con las desventajas de su disponibilidad y costo5.
Inicialmente, la hernia de Spiegel era reparada mediante un procedimiento de cirugía abierta. En la actualidad, con la llegada de la laparoscopia, han surgido diversas técnicas que disminuyen las tasas de recidiva, el dolor posoperatorio y el periodo de convalecencia posquirúrgica, y que mejoran los resultados estéticos6,7. Entre las técnicas más utilizadas se encuentran la totalmente extraperitoneal (TEP), la transabdominal preperitoneal (TAPP) y la colocación de una malla intraperitoneal superpuesta (IPOM, intraperitoneal onlay mesh), e incluso se ha descrito su reparación asistida por robot en casos aislados reportados en la literatura8-10. Ninguna de las anteriores se ha considerado como método de referencia para el manejo de este tipo de hernia.
Nosotros presentamos dos casos de hernia de Spiegel sintomática que fueron resueltos de manera exitosa con la técnica IPOM y con uso de un sistema de fijación articulado.
Casos clínicos
Paciente 1
Mujer de 74 años con antecedentes quirúrgicos de oclusión tubárica bilateral, artroplastia total de rodilla derecha y artroscopia bilateral; niega trastornos crónicos degenerativos. Presenta un cuadro de 2 años de evolución con aumento de volumen en la fosa ilíaca izquierda acompañado de dolor de moderada intensidad, el cual se exacerba con los esfuerzos físicos; niega alteraciones del hábito intestinal y otra sintomatología. A la exploración física, el abdomen es globoso a expensas de panículo adiposo, con dolor a la palpación media en la fosa ilíaca izquierda y un abultamiento mal delimitado, blando, fijo y no reducible; no se palpa defecto herniario, que se evidencia más con la maniobra de Valsalva. Se realiza tomografía simple, la cual reporta un defecto aponeurótico de 22 × 33 mm lateral al músculo recto anterior izquierdo en la fascia posterior y contenido por la fascia anterior del músculo oblicuo externo, saco herniario de 80 × 33 mm contenido en el mesenterio y el ligamento redondo homolateral. Impresión diagnóstica de hernia de Spiegel no complicada (Fig. 1). Se realiza cirugía laparoscópica con técnica intraperitoneal, en un tiempo quirúrgico total de 35 minutos, con un sangrado de 5 ml. La paciente cursa con buena evolución, dolor posoperatorio leve, sin ninguna complicación, y se egresa al día siguiente. Se da seguimiento por la consulta externa hasta 3 meses sin que apaezcan recurrencia, dolor ni formación de seroma.
Paciente 2
Varón de 87 años con antecedente de cardiopatía isquémica, revascularización aortocoronaria hace 20 años, operado de apendicectomía abierta, bajo tratamiento con ácido acetilsalicílico, clopidogrel y espironolactona, y con hipertensión arterial sistémica sin manejo. Con el antecedente de un aumento de volumen en la fosa ilíaca izquierda, el cual se reduce de manera espontánea, acompañado de dolor leve ocasional y exacerbación con la realización de esfuerzos físicos, acude al servicio de urgencias por presentar dolor de gran intensidad e incapacidad de reducir el abultamiento en la fosa iliaca izquierda, así como náuseas y vómitos. A la exploración se observa un abultamiento de aproximadamente 6 × 6 cm, doloroso a la palpación y no reducible; no se palpa defecto herniario. Se realiza tomografía abdominopélvica que reporta defecto de la pared abdominal de 20 × 30 mm, con saco de 40 × 60 mm, protrusión de grasa peritoneal y asas intestinales en la interlínea del músculo recto abdominal y del oblicuo abdominal izquierdo, con impresión diagnóstica de hernia de Spiegel incarcerada (Fig. 2). Se realiza cirugía con abordaje laparoscópico y se encuentra un incarceramiento de asas de intestino, que se reducen de manera exitosa y conservan su viabilidad. Posteriormente se hace la reparación con técnica intraperitoneal en un tiempo quirúrgico de 44 minutos, con un sangrado de 5 ml. El paciente cursa el posquirúrgico sin complicaciones y se mantiene en vigilancia por 48 horas debido a su comorbilidad; posteriormente es egresado con seguimiento por consulta externa hasta los 3 meses, sin observar datos de recurrencia ni complicaciones tardías.
Técnica quirúrgica
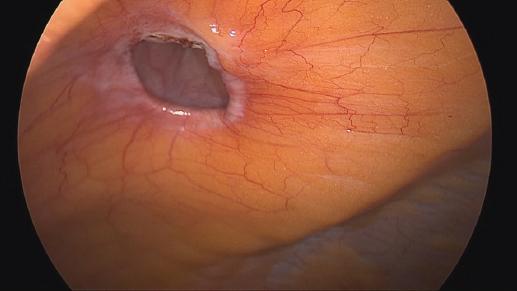
Con el paciente bajo anestesia general, en decúbito supino, con ambos brazos asegurados a los lados, se inicia el neumoperitoneo a 12 mmHg con aguja de Veress para posterioremente colocar un trocar de 10 mm en la línea media clavicular contralateral a la hernia a nivel de la cicatriz umbilical. Se realiza laparoscopia diagnóstica en busca de sangrado o lesión de órganos durante el abordaje, y se colocan dos trocares de 5 mm bajo visión directa superior e inferior al primer trocar a lo largo de la línea media clavicular. Se procede a identificar el sitio de la hernia y se realiza la disección de las adherencias con pinza Ligasure™ Blunt hasta la reducción del contenido y la visualización del orificio herniario. Para el cierre del defecto se opta por una malla compuesta Symbotex™ composite mesh, de monofilamento de polipropileno con un recubrimiento de colágeno y con unas medidas de 15 × 10 cm, que se introduce por el trocar de 10 mm previamente humidificada y se sitúa sobre el defecto, al que se adhiere de manera momentánea por encontrarse húmedo. Posteriormente se realiza la fijación de la malla con aplicador de tacks tipo tornillo ReliaTack™, que es un sistema de fijación articulado que permite para su aplicación un ángulo de hasta 65° y con ello se facilita la aplicación de los tacks en ángulos difíciles de alcanzar en la pared abdominal, como es el caso de las hernias ventrales y de Spiegel (Figs. 3 a 6). Se verifica la adecuada hemostasia en la cavidad y se extraen los trocares bajo visión directa para descartar el sangrado en el sitio de inserción.
Discusión
Las hernias de Spiegel son un tipo de hernia infrecuente y subdiagnosticada, lo que ha ocasionado que no se tenga una técnica quirúrgica considerada de manera preferente en este tipo de hernias. Se han descrito numerosas técnicas, desde la cirugía abierta con tensión hasta la introducción de la cirugía laparoscópica en 1992, detallada por primera vez por Carter y Mizes11, y actualmente asistida con robot, con uso de mallas protésicas de diversos tipos; sin embargo, en su mayoría son reportes de casos o pequeñas series de pacientes en los que incluso se reportan las hernias de Spiegel como diagnóstico incidental durante otro procedimiento.
El métodos con más frecuencia referido en la literatura es IPOM, seguido de TAPP y por último TEP12.
La técnica IPOM es considerada la más popular y frecuente, principalmente por ser más fácil de realizar, lo que se traduce en una menor curva de aprendizaje y una disminución de los tiempos quirúrgicos, pero con la desventaja de entrar a la cavidad peritoneal y, al estar el material protésico en contacto con vísceras, el riesgo de inflamación y de formación de adherencias y seromas13.
La TAPP ofrece, al igual que la IPOM, la ventaja de la visualización del contenido del saco herniario y la viabilidad de este en el caso de hernias incarceradas, con el beneficio de colocar la malla preperitoneal sin contacto con las asas intestinales, pudiendo realizar el cierre del defecto y la posterior colocación de la malla.
La TEP es la técnica de mayor dificultad con respecto a las anteriores, por lo que requiere ser realizada por un cirujano experto en ella. Tiene la ventaja de no entrar a la cavidad abdominal y así disminuye el riesgo de daño al intestino, pero con la incapacidad de explorar el contenido del saco herniario, por lo que se recomienda en pacientes programados de manera electiva y no para aquellos que ingresan por urgencias ante un escenario de hernia incarcerada o estrangulada14.
Se han descrito otras técnicas, como la SILTEP (single incision laparoscopic totally extraperitoneal), principalmente utilizada para reparación de hernia inguinal, con la cual se ha podido resolver de manera exitosa una hernia de Spiegel encontrada incidentalmente y diagnosticada de manera preoperatoria15; sin embargo, este procedimiento no ofrece la ventaja de la inspección de la viabilidad de los contenidos incarcerados, y además aumenta el tiempo quirúrgico de manera significativa, siendo su promedio de 91 minutos.
Actualmente, con el surgimiento de la cirugía robótica, casos reportados como el de Jamshidian, et al.9 muestran que es una opción viable para la resolución de la hernia de Spiegel aun con el inconveniente del mayor tiempo quirúrgico y su costo elevado.
En nuestros casos se optó por realizar la técnica IPOM en dos pacientes, uno intervenido de manera electiva y otro como procedimiento de urgencia, ambos con diagnóstico preoperatorio de hernia de Spiegel, diagnosticados de manera oportuna con apoyo de tomografía abdominal. Las dos cirugías se realizaron de manera exitosa, sin complicaciones transoperatorias, posoperatorias ni en su control posterior. Con respecto a la técnica, se vio facilitada de manera sustancial tanto por el tipo de malla como por el aplicador articulado, el cual nos permitió alcanzar de manera más fácil un adecuado ángulo de colocación de los tacks, disminuyendo el tiempo quirúrgico a un promedio de 39 minutos, en contraste con lo reportado para la TAP (45 minutos)16 y para la TEP (59 minutos)5. Ambos pacientes presentaron una rápida recuperación, con dolor posquirúrgico mínimo, buen resultado estético y sin complicaciones reportadas.











 nueva página del texto (beta)
nueva página del texto (beta)