Introducción
La hipoacusia súbita idiopática se caracteriza por una pérdida sensorineural de más de 30 dB en tres o más frecuencias puras consecutivas, establecida en menos de 3 días, habiendo descartado todas las etiologías de hipoacusia súbita1,2. Esta condición se considera una emergencia otorrinolaringológica poco común, con una incidencia de 5-20 casos por 100,000 personas/año3. Se estima que el 71% de los casos de pérdida auditiva aguda son idiopáticos4.
Aunque su fisiopatología no es clara, se han propuesto diversas causas infecciosas, vasculares e inmunitarias5,6. El oído interno es particularmente sensible a la isquemia transitoria debido a sus altos requerimientos metabólicos y a la falta de aporte vascular colateral7. Los estudios histopatológicos han encontrado una pérdida de células ciliadas y células de soporte del órgano de Corti, pérdida de la membrana tectorial, células de soporte y estría vascular, pérdida de neuronas cocleares y alteraciones vasculares, entre otras, que podrían resultar de la activación patológica de las vías de estrés celular y de inflamación que involucran el factor nuclear kappa B dentro de la cóclea, sin datos histopatológicos que sugieran roturas de membrana, fístulas perilinfáticas u oclusión vascular, invasión leucocitaria, hipervascularidad o hemorragia dentro del laberinto, como podría esperarse en la cocleítis viral8.
Una variedad de factores que son conocidos afecta la recuperación de la hipoacusia sensorineural, incluyendo la duración de la enfermedad, la gravedad de la pérdida auditiva, la edad y la presencia de otros síntomas9.
Durante el abordaje diagnóstico es necesaria una valoración clínica y paraclínica cuidadosa para excluir las causas que pueden ser mortales o tratables, como eventos vasculares y enfermedades malignas, y además, los pacientes deben ser referidos con urgencia a evaluaciones adicionales que incluyan estudios de imagen y serológicos10.
Entre las estrategias terapéuticas utilizadas hasta el momento se encuentran antivirales, agentes vasoactivos a base de oxígeno y corticosteroides11,12. Sin embargo, los corticosteroides son los únicos compuestos útiles para el manejo de la hipoacusia súbita crónica, y el mecanismo de acción propuesto es su acción inflamatoria y antiestrés celular, que ha demostrado disminuir la inflamación y el edema en el oído interno13. Estudios previos han demostrado que la aplicación intratimpánica de corticosteroides es igual de efectiva que la prednisona oral y se asocia, por tanto, con menores efectos adversos que las dosis altas de corticosteroides orales14-16. Sin embargo, de acuerdo con reportes previos, es diez veces más común el uso de corticosteroides por vía oral, y solo el 8% de los otorrinolaringólogos en los Estados Unidos de América utilizan corticosteroides intratimpánicos, lo que condiciona que los reportes sobre el uso intratimpánico sean escasos y en su mayoría con pequeños tamaños de muestra13.
En el presente estudio se evalúa la asociación del momento de administración de dexametasona intratimpánica con los resultados auditivos en pacientes con hipoacusia súbita idiopática que previamente no habían recibido tratamiento.
Método
Se realizó un estudio observacional, longitudinal, analítico y retrospectivo de casos de pacientes que fueron atendidos en el Hospital Regional General Ignacio Zaragoza, en Ciudad de México, por hipoacusia súbita idiopática en el periodo 2009-2019. Se incluyeron pacientes sin tratamiento previo y que presentaran una pérdida auditiva sensorineural de 30 dB en tres frecuencias consecutivas en menos de 72 horas, con audición normal en el oído contralateral y otoscopia normal. Se protocolizaron realizando hemograma completo, perfil metabólico, electrolitos séricos y velocidad de sedimentación globular normales; estudio diagnóstico reumatológico incluyendo anticuerpos antinucleares, que se indicaron cuando la historia fue sugestiva de etiología autoinmunitaria; VDRL (Venereal Disease Research Laboratory) y prueba fluorescente de anticuerpos treponémicos si la sospecha de neurosífilis era alta; y hallazgos normales en la tomografía computada contrastada de cortes finos en cráneo y conductos auditivos internos. En caso de sospecha de neoplasia en el oído interno basada en los resultados de la tomografía, se les realizó también resonancia magnética con gadolinio de cerebro y de canales auditivos internos; el único paciente que presentó neoplasia fue descartado para este estudio. No se incluyeron pacientes alérgicos a la dexametasona ni con antecedentes de otitis media crónica, trauma de cráneo o acústico, enfermedad de Ménière, meningitis, cirugía otológica, radiación, exposición a medicamentos ototóxicos o perforación timpánica homolateral. Se eliminaron los pacientes que no completaron el tratamiento con dexametasona intratimpánica, así como aquellos que presentaron alergia a la dexametasona u otitis externa o media aguda.
La audiometría de tonos puros se realizó previamente al tratamiento y un mes después de finalizarlo, por el mismo audiólogo profesional y con un equipo calibrado bajo la norma para auriculares y transductores óseos. Los umbrales auditivos con estímulos de vía aérea y conductiva en ambos oídos fueron establecidos en frecuencias a 250, 500, 1000, 2000, 4000, 6000 y 8000 Hz, agregando 3000 Hz si se encontraba una diferencia de 20 dB entre los umbrales de 2000 y 4000 Hz. Se determinó discapacidad auditiva con el promedio de tonos puros en los umbrales auditivos a 500, 1000, 2000 y 4000 Hz. Un umbral auditivo de hasta 24 dB fue definido como normal, un umbral de 25-39 dB como hipoacusia superficial, un umbral de 40-59 dB como hipoacusia moderada, un umbral de 60-79 dB como hipoacusia grave, un umbral de 80-99 dB como hipoacusia profunda, y una pérdida > 100 dB se definió como anacusia17.
Se obtuvo información clínica relevante de los expedientes, incluyendo edad, sexo, oído afectado, tiempo desde el inicio de los síntomas hasta el tratamiento y comorbilidad, como sobrepeso, diabetes mellitus, dislipidemia e hipotiroidismo.
Se consideró mejoría auditiva una ganancia en tonos puros > 20 dB o una discriminación fonética > 20% un mes posterior al término de la terapia intratimpánica.
El tratamiento se realizó en todos los casos en el consultorio, con el paciente en decúbito contralateral al oído afectado y con la cabeza girada 45 grados, y consistió en la aplicación de cinco dosis (2 mg/0.5 ml) de fosfato sódico de dexametasona, 2 mg, con una separación de 24 horas. Primero se infiltran 10 mg de lidocaína al 2% en el conducto auditivo externo, en su tercio medio, bajo visión microscópica (OPMI pico S100, Carl Zeiss, Oberkochen, Alemania), y con una aguja 24 G se realiza una punción en el cuadrante posteroinferior de la membrana timpánica para administrar la dexametasona. Se mantiene en posición al paciente por 30 minutos, tiempo óptimo para la difusión hacia el oído interno a través de la membrana redonda. Previo a la colocación del fármaco se pide al paciente que evite deglutir, hablar o realizar maniobras de Valsalva para impedir la eliminación del medicamento a través de la trompa de Eustaquio, y al egresar del consultorio se le indica que realice cuidado del oído seco en el oído en tratamiento, colocando una bola de algodón y cubriendo la superficie externa con vaselina sólida hasta que cicatrice la membrana timpánica, lo cual sucede en el primer mes. Al administrar el medicamento, el 22.7% presentaron vértigo que remitió en los primeros 10 minutos, y el 6.9% notaron otodinia ardorosa leve.
Este estudio fue aprobado por el Comité Local de Bioética e Investigación, y tomó en cuenta las consideraciones éticas para investigación en seres humanos de la Declaración de Helsinki, del Código de Nuremberg y de la Ley General en Salud de los Estados Unidos Mexicanos.
El análisis estadístico se realizó con el programa SPSS v.25, con el cual se realizaron pruebas estadísticas descriptivas consistentes en media y desviación estándar para las variables cuantitativas, y frecuencias y porcentajes para las variables cualitativas. Se utilizaron las pruebas de ji al cuadrado y exacta de Fisher para determinar diferencias significativas en las variables cualitativas, y las pruebas t de Student o t de muestras relacionadas para las variables cuantitativas. Se consideró significativo un valor de p < 0.05.
Resultados
Se incluyeron 101 pacientes que cumplieron los criterios de hipoacusia súbita idiopática y que fueron tratados con fosfato sódico de dexametasona intratimpánica, con una edad promedio de 50.0 ± 15.3 años. Dos terceras partes eran mujeres y una tercera parte eran varones. El 63.3% tenían alguna comorbilidad. Las principales enfermedades concomitantes fueron dislipidemias (33.7%), hipertensión (25.7%) y diabetes mellitus (17.8%). El oído afectado fue el izquierdo en el 55.4% de los casos y el derecho en el 44.6% (Tabla 1). Un paciente fue diagnosticado con neurosífilis y se excluyó del estudio.
Tabla 1 Características generales de los pacientes incluidos (n = 101)
| Edad (años) | 50.0 ± 15.3 |
| Sexo, % (n) | |
| Masculino | 36.6 (37) |
| Femenino | 63.4 (64) |
| Comorbilidad, % (n) | |
| Diabetes mellitus | 17.8 (18) |
| Hipertensión | 25.7 (26) |
| Dislipidemia | 33.7 (34) |
| Sobrepeso/obesidad | 15.8 (16) |
| Enfermedad renal crónica | 4.0 (4) |
| Hipotiroidismo | 2.0 (2) |
| Oído afectado, % (n) | |
| Izquierdo | 55.4 (56) |
| Derecho | 44.6 (45) |
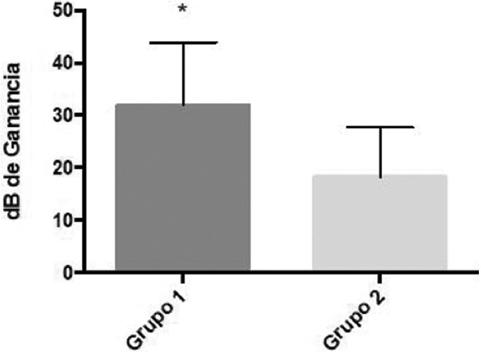
Un total de 46 pacientes iniciaron el tratamiento durante la primera semana posterior al inicio del cuadro clínico (grupo S1) y 55 pacientes lo iniciaron a las 2 semanas (grupo S2). Previo al tratamiento no hubo diferencias significativas en el umbral auditivo entre grupos. Sin embargo, tras el tratamiento, los pacientes del grupo S1 tuvieron significativamente mejor discriminación fonética que los del grupo S2 (Fig. 1). En consecuencia, tras el tratamiento los pacientes del grupo S1 tuvieron significativamente mayor ganancia auditiva que los del grupo S2 (32.0 ± 11.9 vs. 18.2 ± 9.5 dB; p < 0.001) (Fig. 2). Al comparar el porcentaje de pacientes que tuvieron mejoría auditiva tras el tratamiento, el 93.5% de los que iniciaron el tratamiento a la primera semana mejoraron y el 61.8% de los que iniciaron en la segunda semana (p < 0.001) (Fig. 3). No se encontraron diferencias significativas entre grupos en la frecuencia de eventos adversos durante la aplicación (Tabla 2).
Tabla 2 Comparación de eventos adversos del tratamiento entre grupos
| Eventos adversos | Grupo 1S (n = 46) % (n) | Grupo 2S (n = 55) % (n) | p |
|---|---|---|---|
| Otodinia | 2.1 (1) | 10.9 (6) | |
| Vértigo | 19.6 (9) | 25.5 (14) | 0.142 |
| Ninguno | 78.3 (36) | 63.6 (35) |

Figura 1 Comparación de la discriminación fonética entre grupos antes y después del tratamiento, y decibelios de ganancia. p < 0.001. *Prueba t de muestras independientes vs. grupo 2S. #Prueba t pareada vs. antes del tratamiento.
En los pacientes con pérdida auditiva inicial superficial, moderada y grave, la tasa de mejora fue del 81.8-88.9%, en comparación con el 53.3-57.1% en los pacientes que al inicio presentaban una pérdida auditiva profunda o anacusia (p = 0.033) (Tabla 3).
Tabla 3 Porcentaje de pacientes que mejoraron según la categoría inicial de pérdida auditiva
| Pérdida auditiva inicial | Mejoría (n = 77) % (n) | No mejoría (n = 24) % (n) | p |
|---|---|---|---|
| Superficial | 88.9 (16) | 11.1 (2) | 0.033 |
| Moderada | 81.8 (27) | 18.2 (6) | |
| Grave | 85.7 (18) | 14.3 (3) | |
| Profunda | 53.3 (8) | 46.7 (7) | |
| Anacusia | 57.1 (8) | 42.9 (6) |
El 63.3 % de los pacientes presentaban alguna comorbilidad. La diferencia entre los pacientes con y sin comorbilidad que mejoraron, 75% (48) vs. 78.3% (29), no fue estadísticamente significativa (p = 0.700) (Tabla 4).
Discusión
En este estudio se presentan los resultados del manejo de la hipoacusia súbita idiopática de un periodo de 11 años, comparando los resultados logrados según el tiempo transcurrido desde el inicio del cuadro clínico hasta el tratamiento. Encontramos que el tratamiento con fosfato sódico de dexametasona mejoró la discriminación fonética en ambos grupos, pero esta ganancia fue mayor en quienes iniciaron el tratamiento en la primera semana del inicio de los síntomas que en aquellos que iniciaron el tratamiento a partir de la segunda semana. Los resultados auditivos no fueron diferentes entre los pacientes con comorbilidad y los que no la presentaban. Estos hallazgos destacan la importancia de identificar la pérdida auditiva súbita e iniciar oportunamente el tratamiento, ya que los resultados son mejores con el inicio del tratamiento en la primera semana, de acuerdo con nuestros hallazgos.
En un estudio realizado por Narozny, et al.18 para identificar los factores pronósticos en pacientes con hipoacusia súbita idiopática se encontró que el retraso del tratamiento es un factor pronóstico importante, encontrando mejores resultados cuando el tratamiento comenzó dentro de los 10 días posteriores al inicio de los síntomas, lo cual es similar a lo encontrado en nuestro estudio.
En otro estudio no se encontraron diferencias significativas en la tasa de recuperación en pacientes que iniciaron el tratamiento de forma temprana o tardía, aunque los que iniciaron el tratamiento tempranamente (en los primeros 5 días) tuvieron con mayor frecuencia mejora auditiva19. En otro estudio, en 40 pacientes se encontró que los que respondieron a corticosteroides tuvieron significativamente un menor tiempo entre el inicio de los síntomas y la aplicación de dexametasona intratimpánica20. Sin embargo, el tiempo promedio desde el inicio de los síntomas hasta el tratamiento fue mucho más largo (40 días en promedio) que en nuestra serie de casos. Quizá a esto se deba, al menos en parte, que la tasa de recuperación de los pacientes fue de solo el 40% en la serie de casos de Haynes, et al.20, y superior al 90% en nuestros pacientes cuando iniciaron el tratamiento en la primera semana desde el inicio de los síntomas y del 61.8% en los que iniciaron el tratamiento en la segunda semana.
Por su parte, Battista21, en una serie de 25 pacientes con hipoacusia súbita idiopática a los que se aplicó dexametasona intratimpánica como tratamiento inicial en los 28 días posteriores al inicio de los síntomas, reportó unas tasas de mejoría total del 8% y de mejoría parcial del 12%, cifras inferiores a las logradas en nuestro estudio. Las principales diferencias con respecto a nuestra serie de casos son que su serie solo incluía pacientes con sordera profunda y con un promedio de 28 días desde el inicio de los síntomas, y nosotros incluimos pacientes con distintos grados de gravedad de la sordera y un buen número de pacientes que iniciaron la terapia durante la primera semana de inicio de los síntomas, lo que señala la importancia del inicio temprano del tratamiento y que el grado de mejoría está también en relación con la gravedad de la pérdida auditiva. De hecho, en nuestra serie, los pacientes con pérdida auditiva profunda o anacusia inicial tuvieron menor tasa de mejoría que aquellos con menor pérdida auditiva inicial.
Por otro lado, los corticosteroides intratimpánicos fueron seguros y se asociaron a una baja frecuencia de efectos adversos, que incluyeron otodinia y vértigo, y que no ameritaron cuidados adicionales; no se presentaron eventos adversos más graves. De hecho, se ha demostrado que, en comparación con los corticosteroides sistémicos, el uso de corticosteroides intratimpánicos se asocia con menores efectos adversos, y dado que ambos tienen la misma efectividad se prefieren los intratimpánicos para evitar los efectos adversos de la administración sistémica22.
Si bien este estudio es de carácter observacional y tiene las debilidades inherentes a este tipo de estudios, su fortaleza estriba en que el tamaño de muestra supera los 100 casos y es uno de los pocos estudios reportados sobre el manejo inicial de la hipoacusia súbita idiopática con corticosteroides intratimpánicos, ya que la mayoría de los reportes existentes en la literatura son sobre el uso de corticosteroides como terapia de rescate en pacientes que no tuvieron respuesta inicial a otra modalidad de tratamiento20. La proporción de mejora auditiva fue más alta que en otros estudios.
Conclusiones
La aplicación intratimpánica de fosfato sódico de dexametasona en la primera semana posterior al inicio de los síntomas es efectiva, induce mejoría auditiva en la mayoría de los casos y es segura. Por lo tanto, se recomienda administrarla lo más temprano posible para maximizar las posibilidades de éxito en los pacientes con hipoacusia súbita idiopática.











 nueva página del texto (beta)
nueva página del texto (beta)