Introducción
La enfermedad producida por el coronavirus SARS-CoV-2 se reportó por primera vez en China el 12 de diciembre de 2019 y llegó a América Latina por Brasil el 25 de febrero de 2020 1. A los pocos días, el 11 de marzo, la Organización Mundial de la Salud (OMS) la declaró como pandemia Covid-19 2. La falta de preparación a nivel mundial para enfrentar una pandemia similar y la necesidad de tomar medidas urgentes, fue advertida meses antes de que se reportaran los primeros casos 3.
Según datos de un estudio que incluyó 185 países, acerca de la morbimortalidad por COVID-19, a nivel mundial la tasa de contagio y de mortalidad medias fueron de 16,482 y 291 casos por 100,000 habitantes, respectivamente 4. Aunque la afectación fue global, las regiones de mayor incidencia y mortalidad fueron América del Norte, Europa y Asia Central, mientras que los menores índices estuvieron en el Sur, Este de Asia y África Subsahariana.
En el caso de América Latina y el Caribe, la tasa de incidencia media estuvo alrededor de los 12,000 casos por 100,000 habitantes, mientras que la de mortalidad se acercó a los 250 casos por cada 100,000 habitantes, cifras altas, aunque por debajo de la media mundial. Los estudios mostraron que la mayor incidencia ha estado asociada a la presencia de enfermedades crónicas y al envejecimiento poblacional, además de a una baja capacidad de los servicios de salud, sobre todo en contextos con elevada desigualdad social 4.
En Latinoamérica los sistemas de salud eran deficientes desde antes del inicio de la pandemia, por lo que muchos han colapsado, existe déficit de recursos, de personal sanitario, de equipos y medios de protección y se ha puesto de manifiesto la incapacidad de los gobiernos para controlar la situación, que continua agravándose 5. La falta de condiciones seguras de trabajo provoca problemas de salud, lo que se agudiza en el caso del personal sanitario que está expuesto al contagio debido a las características propias de la labor que realiza.
El esfuerzo y el papel protagónico asumido por el personal de salud le ha ganado el reconocimiento de la población, a partir de la comprensión de la importancia y complejidad de su tarea. No obstante, también ha sido blanco de actos de violencia, rechazo y discriminación 6. El personal sanitario enfrentó los mayores riesgos, estrés, largas, tensas y sobrecargadas jornadas de trabajo, en las que se requirió de una permanente concentración y vigilancia para mantener las medidas de protección 7. Estas condiciones extremas de trabajo, mantenidas durante este período han conducido a altas cifras de contagio e incluso a la muerte 8.
La OMS ha emitido recomendaciones acerca del uso adecuado del equipo de protección personal (EPP) compuesto por guantes, mascarilla médica (quirúrgica), gafas de protección, pantalla facial y bata médica (9,10. Sin embargo, con el desarrollo de la pandemia y el aumento del contagio se ha producido interrupción en la cadena de suministros, el incremento de los precios y el acaparamiento de los equipos de los EPP, dando lugar a la escasez de los mismos, lo que pone en peligro la seguridad del personal sanitario 11.
Por tanto, cabe preguntarse si las condiciones de trabajo del personal de salud son adecuadas para desempeñar sus funciones de manera satisfactoria y segura, así como los factores que inciden en ello. Esto es fundamental para que se tomen las medidas necesarias y así contribuir al control de la pandemia, por lo que el cuidado y atención a los trabajadores de la salud debe ser una prioridad en cada país. Para ello, se realizó una revisión integrativa de literatura con el objetivo de determinar las condiciones en que se desarrolló el trabajo del personal de salud que enfrentó la pandemia en la región, sus consecuencias y el comportamiento de los actores responsables. Se realizó una amplia búsqueda de investigaciones basadas en encuestas al personal sanitario y datos estadísticos acerca de estos temas.
Metodología
La revisión integrativa, siguió el método de Ganong 12. Este autor plantea que la revisión bibliográfica para el análisis de otras investigaciones realizadas, debe desarrollarse en seis etapas, las que fueron cumplimentadas en este estudio:
Pregunta que orienta la revisión y que indica sus objetivos. Es decir, en este caso: ¿Qué refiere la literatura acerca de las condiciones de trabajo del personal sanitario que enfrenta la pandemia de Covid-19 en América Latina, cuáles han sido las consecuencias para su salud y cuál ha sido la labor al respecto, de los actores involucrados?.
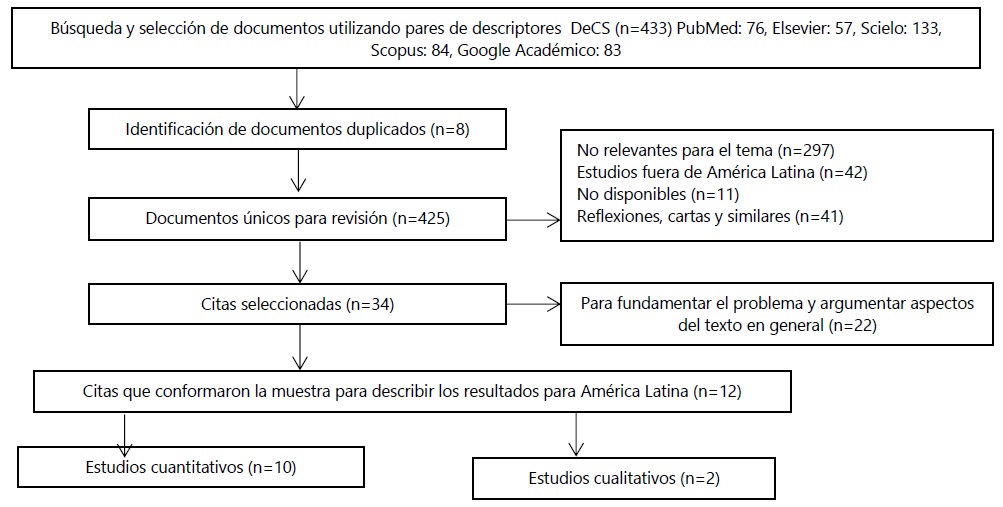
Criterios de inclusión y exclusión de los documentos revisados: Se revisó un total de 433 documentos, en español, inglés y portugués. Estos fueron obtenidos de las bases de datos de PubMed, Elsevier, Scielo, Scopus y Google Académico, así como de los sitios web de la Organización Mundial y la Organización Panamericana de la Salud. La búsqueda se realizó con el empleo de los descriptores DeCS, enlazados por los operadores boleanos AND y OR en diferentes combinaciones de pares conformados por los descriptores, salud ocupacional OR riesgos laborales, riesgos laborales AND COVID-19, equipo de protección personal AND COVID-19 y políticas públicas de salud AND COVID-19. Se incluyeron artículos originales y de revisión, realizados desde enero del 2020 hasta junio del 2021, que trataron los temas de la seguridad y riesgos laborales, las consecuencias para la salud del personal que trabajó en la pandemia de Covid-19 en América Latina. Además se recopiló información emitida por instituciones, organizaciones y los Estados, acerca de datos sobre la temática y de su labor para el apoyo al personal de salud. Fueron excluidas publicaciones duplicadas, reflexiones, cartas y otros artículos que no aportaron elementos para la fundamentación de los temas tratados. Los documentos se clasificaron por su contenido de acuerdo con las categorías a tratar en la revisión, se organizaron en tablas, por grupos de las temáticas establecidas, de acuerdo con los descriptores y el tipo de investigación realizada. Para el análisis de los resultados se seleccionó una muestra de 10 estudios cuantitativos y 2 cualitativos realizados en países de América Latina, sobre todo a través de encuestas al personal de salud.
Selección de los resultados de interés en las investigaciones, atendiendo a las diferentes categorías que integraron la búsqueda. La matriz para el análisis de los datos incluyó el título, objetivos, categorías o temas tratados, principales hallazgos y conclusiones de cada investigación seleccionada para integrar la muestra.
Análisis y resumen de los principales resultados expuestos en la bibliografía, identificando los aspectos coincidentes y las diferencias entre los estudios.
Discusión e interpretación de los resultados, para lo que se emplearon los datos identificados en las etapas anteriores de selección y análisis.
Redacción de manera sintética y directa de las principales evidencias, para la elaboración del texto completo.
En la Figura 1, se muestra el diagrama que resume las etapas seguidas para la búsqueda y selección de los documentos para elaborar la revisión integrativa.
Resultados
En la Tabla 1 aparecen relacionados los artículos que integraron la muestra, según su autor, título, tipo de estudio, el objeto estudiado y las temáticas tratadas. El 25% fueron realizados con muestras que incluyeron personal de salud de 13, 17 y 20 países de América Latina 6,13,14. Las temáticas que trataron abarcan un amplio rango de problemas, como la disponibilidad de EPP 6,13,14, la capacitación 6,13, afectaciones a la salud física 6,13,14 y mental 13, atención institucional 13-14 y seguridad social 6. De los estudios restantes, el 25% trabajó con muestras en Perú 15,18,22, el 16.8% en Ecuador 16,20, Colombia 21, México 23, Argentina 19 y Guatemala 17, cada uno de estos cuatro países constituyó el 8.3% de la muestra. Un 16.8% de estos estudios, como el de Argentina 19 y Perú 18, trataron todas las temáticas. Por tanto, un 41.8% de las investigaciones analizaron la problemática en sentido amplio, en cuanto a países y temáticas 6,13,14,18,19. Un 33.2% se enfocaron en la disponibilidad de EPP, la seguridad física y las condiciones de trabajo 15-17,20) y un 25% analizaron la salud mental fundamentalmente, entre otros temas (21-23). Las muestras estuvieron integradas por médicos y enfermera/os, personal de laboratorio y de otras áreas clínicas, administrativas y de seguridad social.
Tabla 1 Artículos seleccionados que presentan estudios cuantitativos con personal de salud en América Latina, de enero de 2020 a junio de 2021. (n=12).
| Artículo (autor, título y número de referencia) | Tipo de estudio | Temáticas tratadas |
| Valdez, Cámera, De la Serna, Abuabara, Carballo, Hernández, et al. Ataque al personal de la salud durante la pandemia de Covid-19 en Latinoamérica (6). | Cuantitativo. Compilación de diferentes estudios en 17 países | Afectaciones a la salud, violencia, seguridad social, capacitación, EPP |
| Medina, Quintanilla, Juárez, Shafick. Exposición ocupacional al Covid-19 en trabajadores sanitarios de América Latina, mayo 2020 (13). | Cuantitativo con encuestas a 713 sanitarios de 13 países | EPP, medidas de bioseguridad, salud mental, capacitación, responsabilidad institucional |
| Delgado, Wyss, Pérez, Sosa, Ponte, Mendoza, et al. Personal safety during the Covid-19 pandemic: Realities and perspectives of healthcare workers in Latin America (14). | Cuantitativo con encuestas a 936 sanitarios de 20 países | EPP y apoyo institucional a la seguridad física |
| Raraz, Allpas, Torres, Cabrera, Alcántara, Ramos, et al. Condiciones laborales y equipos de protección contra el Covid-19 en personal de salud, Lima-Perú (15). | Cuantitativo con 213 trabajadores de salud de Perú | EPP, discriminación dentro de la institución, realización de test |
| Salvatierra, Gallegos, Orellana, Apolo. Bioseguridad en la pandemia Covid-19: Estudio cualitativo sobre la praxis de enfermería en Ecuador 2020 (16). | Cualitativo con entrevistas a 5 enfermeros en Ecuador | Medidas de bioseguridad, disponibilidad de EPP |
| Chávez, Velásquez, Ramírez, Barrera. Disponibilidad de insumos y equipo de protección personal para trabajadores del sistema de salud (17). | Cuantitativo con 1004 sanitarios de Guatemala | Disponibilidad de EPP y medidas de bioseguridad |
| López, Zuta. La protección del derecho fundamental a la salud del personal sanitario en época de pandemia (18). | Cualitativo y cuantitativo con 7 expertos de Perú | Derecho a seguridad física, capacitación, políticas públicas, EPP |
| Ortiz, Antonietti, Ramos, Romero, Mariani, Ortiz, et al. Preocupaciones y demandas frente a Covid-19. Encuesta al personal de salud (19). | Cuantitativo con 5670 sanitarios en Argentina | EPP, capacitación, seguridad física, comunicación, apoyo institucional |
| Margoya, Rivera, Pacheco, Olivarez. Efectos del estrés ocupacional en trabajadores de salud por pandemia coronvirus en hospitales ecuatorianos (20). | Cuantitativo con 84 sanitarios de Ecuador | Afectaciones a la salud mental y física |
| Monterrosa, Dávila, Mejía, Contreras, Mercado, Flores. Estrés laboral, ansiedad y miedo al Covid-19 en médicos generales colombianos (21). | Cuantitativo con 531 médicos en Colombia | Seguridad laboral, apoyo gubernamental, salud mental y física |
| Vallejos. Efecto emocional por COVID-19 en el personal de salud durante la pandemia-Red Asistencial Lambayeque (22). | Cuantitativo con 79 sanitarios en Perú | Afectaciones a la salud mental |
| Juárez. Síndrome de burnout en personal de salud durante la pandemia Covid-19: un semáforo naranja en la salud mental (23). | Cuantitativo con 296 sanitarios en México | Afectaciones a la salud mental, violencia |
Fuente: Elaboración propia.
Condiciones de trabajo del personal de salud
En cuanto a los medios y medidas de bioseguridad, los principales problemas detectados en las investigaciones que conformaron la muestra se resumen en la Tabla 2. El problema más reiterado en las investigaciones fue la falta de EPP en un 50% de los estudios 13-18. Los porcentajes de escasez sobrepasaron con mucho el 50% de los encuestados, en la mayoría de las investigaciones realizadas. La escasez de estos equipos condujo a que en muchos casos, el personal sanitario haya tenido que adquirirlos por medios propios y reutilizarlos, aspectos tratados con cifras en el 16.8% de las investigaciones 13,18. Los porcentajes indicaron que más del 70% de los trabajadores estuvieron en esta situación. La falta de realización de test de control y verificación de contagio, fue un problema planteado en el 25% de los estudios 13,15,18. Según estos, más del 70% del personal sanitario no tuvo acceso a ellas, al menos con la frecuencia necesaria. Las jornadas de trabajo extendidas más allá del horario normal, fue otro problema cuantificado en el 25% de los estudios 13,15,18. Los trabajadores afectados por esta situación constituyeron más del 50% de los encuestados. Por otra parte, el 16.8% de las investigaciones compararon las condiciones de trabajo del personal de salud que trabaja en el sector público con el sector privado, coincidieron en indicar que los porcentajes de suministro fueron mayores en este último 17,19.
Tabla 2 Principales insuficiencias detectadas en el uso de medios de protección y medidas de bioseguridad para el personal sanitario que atiende los pacientes por Covid-19 en América Latina, de enero de 2020 a junio de 2021 (n=12).
| Insuficiencias detectadas | Porcentajes de afectación | Cita |
| El personal sanitario debe adquirir los EPP con recursos propios | 76.2% 71.4% | (13) (18) |
| Falta EPP, sobre todo de mascarillas, pantallas faciales, espejuelos, botas de protección y otros en el personal que atiende salud pública | 43.9% sin mascarillas N95 67.4% sin pantallas faciales | (14) |
| 52.5% sin mascarillas N95 64.9% sin botas de protección 45.4% sin pantallas o espejuelos | (13) | |
| 62.7% sin mascarillas N95 48.3% sin pantallas faciales 40.6% nunca recibió EPP | (15) | |
| Falta de disponibilidad y calidad de EPP | (16) | |
| 60.0% sin EPP 73.0% sin EPP en áreas de máxima exposición al virus: h 32.2% sin batas desechables h 23.2% sin mascarillas N95 h 34.2% sin espejuelos | (17) | |
| 85.7% sin EPP completo | (18) | |
| Necesidad de reutilizar medios desechables | 68.3% | (13) |
| 71.4% | (18) | |
| Incumplimiento de protocolos de bioseguridad, debido a la falta de preparación del personal sanitario y/o falta de los medios necesarios | 8.7% sin lugar para lavar manos 2.2% al 8.7% con déficit de agua, jabón y soluciones desinfectantes | (17) |
| Falta de realización de test de control y de detección del virus | 5.9% nunca se realizó pruebas 35.1% solo si presentó síntomas | (15) |
| 70.1% sin acceso a pruebas | (13) | |
| 71.4% no se les realizó pruebas | (18) | |
| Jornadas de trabajo intensivas, debido a la alta cantidad de casos a atender y excesivas en horario | 55.0% tenía jornadas de 12 horas 19.2% más de 12 horas | (15) |
| 38.8% jornadas superiores a lo normal | (13) | |
| 71.4% jornadas superiores a lo normal | (18) | |
| El personal que trabajó en el sector privado tuvo mayor disponibilidad de EPP que el que atendió al sector público | 80.7% del sector privado contaba con recursos institucionales, contra el 69.1% en sector público 66.0% del sector privado contaba con EPP requerido, contra el 30% en el sector público | (19) (17) |
Fuente: Elaboración propia
En el aspecto relacionado con la capacitación del personal de salud, un 25% de las investigaciones cuantitativas revisadas proporcionaron cifras acerca de ello 13,18,19. El 69.4% del personal encuestado nunca recibió capacitación y el 11.8% desconocía las medidas de bioseguridad 13, mientras que el 65.4% consideró que no contaba con los conocimientos necesarios y el 7.8% desconocía absolutamente las medidas de bioseguridad a seguir con pacientes contagiados 19. Por otra parte, otro estudio planteó que el 71.4% de los encuestados no recibió capacitación para realizar su labor 18.
Consecuencias para la salud por condiciones laborales inadecuadas
Para la seguridad física del personal, las afectaciones principales aparecen relacionadas en la Tabla 3, estas fueron la falta de garantías a la seguridad física del personal sanitario, debido a los problemas anteriormente mencionados, que causaron contagios frecuentes, donde el 16.8% de los estudios refirieron que más del 70% de los encuestados lo consideró así 18,21. La violencia física ejercida contra el personal de salud fue otro de los problemas tratados con cifras en el 8.3% de las investigaciones, aunque los porcentajes de incidencia no fueron altos 6. Además se produjeron diferentes tipos de discriminación, tratadas en el 16.8% de los estudios, tanto la promovida por las propias instituciones, que colocaron en desigual condición de protección a sus propios trabajadores 15, como por la estigmatización social de que fue objeto el personal de salud, por el solo hecho de serlo 21.
Tabla 3 Afectaciones a la seguridad física del personal de salud como consecuencia de condiciones de trabajo inadecuadas de enero de 2020 a junio de 2021. (n=12).
|
Afectaciones detectadas |
Cantidad o porcentaje de afectación |
Citas |
|
No se considera que existe la protección física necesaria por lo que el personal es víctima del contagio con frecuencia |
77.0% 71.4% |
(21)
(18) |
|
Violencia (incluye la de tipo físico) |
40 casos en México, 20 en Colombia, 10 en Argentina, 9 en Venezuela, 8 en Paraguay, 4 en Honduras, 4 en Panamá, 2 en Perú, 1 en Costa Rica y 1 en El Salvador. El 40.0% correspondió a personal de enfermería, 40.0% a médicos. En 27.0% de casos la agresión tuvo lugar en la propia institución de salud. El 21.0% correspondió a violencia física y en el 9.0% a abusos policiales |
(6) |
|
Discriminación por distribución desigual de EPP, por edad, por ser personal de apoyo |
39.0% Los más jóvenes, sin contrato fijo, con menos experiencia reciben con más frecuencia EPP incompleto |
(21)
(15) |
Fuente: Elaboración propia.
Para la seguridad psicológica del personal de salud que trabajó haciendo frente a la pandemia, aparecen las afectaciones principales en la Tabla 4. El 41.7% de las investigaciones cuantitativas plantearon niveles de estrés, ansiedad y depresión por encima de los considerados normales 13,20-23. Un 8.3% de los estudios, planteó la presencia del síndrome de burnout en el 47.6% de los participantes en el estudio 23. Porcentajes inferiores al 15% correspondieron al personal sin afecciones a la salud mental, aspecto planteado en un 16.8% de los estudios 21,22.
Tabla 4 Afectaciones a la seguridad psicológica del personal de salud como consecuencia de condiciones de trabajo inadecuadas, de enero de 2020 a junio de 2021 (n=12).
|
Afectaciones detectadas |
Porcentajes de afectación |
Citas |
|
Estrés laboral superior al habitual
|
88.1% |
(13) |
|
52.3% con algún nivel de estrés |
(20) |
|
|
76.5% se siente estresado |
(21) |
|
|
Niveles de depresión y ansiedad y estrés: |
|
|
|
h Leve |
50.0% |
(22) |
|
|
35.0% |
(21) |
|
h Medio |
23.0% |
(21) |
|
|
60.0% (personal de enfermería) |
(22) |
|
|
44.1% |
(23) |
|
h Alto |
5.5% |
(21) |
|
Síndrome de burnout o agotamiento profesional |
47.6% |
(23) |
|
Solo pequeños porcentajes presentaron condiciones normales de salud mental |
3.8% 14.3% |
(21) (22) |
Fuente: Elaboración propia.
Comportamiento de los actores responsables de garantizar condiciones adecuadas de trabajo al personal de salud
En la Tabla 5 se relacionan las principales insuficiencias identificadas en la labor del Estado e instituciones responsables de crear condiciones adecuadas de trabajo al personal sanitario para que pueda desempeñar sus funciones con seguridad, respaldo económico y social.
Tabla 5 Insuficiencias detectadas en el comportamiento de los actores responsables de contribuir a crear condiciones adecuadas de trabajo para el personal de salud, de enero de 2020 a junio de 2021 (n=12).
|
Insuficiencias detectadas |
Porcentajes de afectación |
Citas |
|
El gobierno no ha hecho lo suficiente en relación con el control de la pandemia y apoyo al personal de salud |
Opinión del 77.4% de los médicos encuestados |
( 21 ) |
|
Las instituciones no mostraron preocupación por crear condiciones de seguridad laboral |
El 71.4% opinó que no ha destinado tiempo, ni recursos a la capacitación El 71.4% consideró que no ha habido apoyo a la seguridad |
( 18 ) ( 18 ) |
|
|
Se percibió que la institución no garantizaba la seguridad laboral, ni el remplazo del personal en caso de enfermar |
( 14 ) |
|
Alcance insuficiente de la legislación laboral en cuanto a la responsabilidad del Estado o del empleador en el suministro de EPP y garantía de seguridad social para el personal contagiado |
No está estipulado en la ley garantizar EPP y seguridad social El 71.4% consideró que la ley ha concebido la protección pero no se ha cumplido |
( 6 ) ( 18 ) |
|
Faltó un canal institucional para informar de manera precisa al personal sanitario |
Opinión del 37.8% de los encuestados |
( 19 ) |
|
No existió en la institución una gestión de conflictos adecuada, faltaron de espacios para la atención de las preocupaciones, apoyo psicológico y tensiones de los trabajadores relacionadas con los efectos de la pandemia en casos de licencias y ausentismo |
Opinión del 46.1% de los encuestados 74.8% (sin apoyo psicológico) |
( 19 )
( 13 ) |
|
No se involucró a la comunidad para acatar y apoyar las medidas de confinamiento establecidas |
Opinión del 97.0% de los médicos encuestados |
( 21 ) |
Fuente: Elaboración propia.
El 25% de las investigaciones planteó que el Estado y las instituciones de salud no realizaron los esfuerzos requeridos para garantizar las condiciones de trabajo adecuadas 14,18,21, esta fue la opinión de más del 70% de los encuestados. El alcance insuficiente de la ley de seguridad social y protección a los trabajadores fue otro de los problemas tratados en el 16.8% de las investigaciones. En uno de los estudios se planteó que la ley no concibió la responsabilidad estatal e institucional para garantizar la protección física y social 6 y en el otro se planteó que la ley consideró estos aspectos, pero no se cumplieron 18. Otro problema detectado por el 16.8% de las investigaciones, fue la falta de preocupación de las instituciones por resolver conflictos laborales internos y dar apoyo psicológico a sus trabajadores, dificultades creadas por las condiciones de pandemia 13,19.
Discusión
En base al objetivo establecido de determinar los problemas que afectaron las condiciones de trabajo del personal de salud que enfrentó la pandemia en la región, sus consecuencias y el comportamiento de los actores responsables, se ha evidenciado que los EPP fueron escasos en general 13-18. Los porcentajes que lo indican son altos, incluso para el personal con máxima exposición al virus 18. Los estudios realizados mediante encuestas al personal de salud en varios países de América Latina, coincidieron en que los trabajadores del sector público tuvieron mayores carencias en EPP y condiciones laborales que los del sector privado 17,19, se vieron obligados a reutilizar los equipos debido a la escasez y debían adquirirlos por medios propios, lo cual es inadmisible en una situación de pandemia tan peligrosa, generalizada y altamente contagiosa 13,18. El reúso de estos medios, aunque no se recomienda, es posible en casos de carencia extrema, bajo medidas de supervisión y control, que no se realizaron 24.
En ocasiones no se contó con condiciones mínimas de higiene y con soluciones desinfectantes 17. Además, la realización de test para detectar el virus se aplicó en muchos casos solo si el trabajador presentó síntomas, lo que contribuyó a contagios en casos asintomáticos 15. La mayoría del personal tuvo turnos de trabajo de 12 horas o más 15. El conjunto de estos factores fue la principal causa que afectó la seguridad física debida al contagio del personal de salud y de sus familias, siendo los trabajadores de la región los más afectados a nivel mundial 16,18,25. Sin embargo, no existen estadísticas periódicas, ni estudios que aporten cifras precisas por países, ni a nivel de continente 25.
La falta de capacitación en el manejo de los pacientes y de los EPP han sido causas de contagio 6. Se encontraron pocos estudios cuantitativos que abordaran los niveles de capacitación en la región. Las investigaciones consultadas son coincidentes en que falta capacitación en el personal sanitario para realizar su labor de manera segura y falta conocimiento para el manejo seguro de EPP y de los pacientes contagiados 13,19. Según datos de la OMS, de los 43.5 millones de trabajadores de la salud en todo el mundo, la mitad ha correspondido al personal de enfermería de los cuales, al menos 2 millones no estaba titulado 5. Esto indica la necesidad de realizar capacitación constante del personal de salud, aspecto que constituye un fallo importante en el sistema 10,14,21. A nivel mundial, aunque no hay datos precisos, se planteó que alrededor de 17,000 trabajadores de la salud fallecieron durante el año 2020 y que cada 30 minutos se produjo la muerte de un trabajador sanitario víctima de la pandemia, lo cual es alarmante 26. Se estima que entre el 10 y el 20% del personal de salud de cada país sufrió contagio, siendo más afectado el personal de enfermería, por su contacto directo con los pacientes 6. En las Américas los decesos del personal sanitario por contagios representaron uno de cada siete fallecimientos por COVID-19 25. El riesgo elevado de contagio, unido a la falta de EPP e insuficientes protocolos de seguridad y manejo de los pacientes, condujeron a esta situación alarmante del personal de salud 6.
La inseguridad física por violencia contra estos trabajadores, se manifestó en muy pocos casos en varios países 6. Sin embargo, es notorio que algunos fueron promovidos por la propia policía y algunos gobiernos no tomaron las medidas necesarias para sancionar a los responsables 6. Los estudios cuantitativos que abordaron la violencia ejercida contra los trabajadores de la salud son escasos. Los resultados muestran que se presentaron formas de discriminación de diferente índole contra el personal de salud 15,21. Estos son aspectos que debieron en ser atendidos por las instituciones que incluso, los provocaron en varios de los casos 21. La seguridad psicológica es tan importante como la física, pues forma parte de la bioseguridad necesaria, ya que garantiza la integridad del individuo y su equilibrio psíquico 27. Permite que el personal esté en condiciones de realizar su trabajo de manera consciente y aplicando los protocolos seguros para el tratamiento de los enfermos. Según estudios realizados, las condiciones extremas de trabajo provocaron principalmente ansiedad, temor y estrés, que condujeron a estados psicológicos no favorables y afectaron la seguridad del trabajo 27. Las causas de estas afectaciones fueron la falta de EPP, el incremento de casos y la falta de personal sanitario 22.
Otra afectación detectada en menor medida, fue el síndrome de burnout o de agotamiento profesional, que se manifiesta mediante el agotamiento, la indiferencia laboral y la disminución de la eficacia profesional 23. Este es un problema que ha estado presente desde antes del inicio de la pandemia, pero se ha agudizado a causa de las condiciones extremas de trabajo.
En los estudios consultados se observaron grandes diferencias en sus resultados acerca de los porcentajes de afectados desde el punto de vista psicológico. El estrés constituyó la afectación más frecuente en su forma leve 13,21,23. Existe coincidencia entre autores acerca de que los trabajadores que presentaron condiciones psicológicas normales, constituyeron pequeños porcentajes 21,22. No se encontraron experiencias que describieran la implementación de medidas para la atención psicológica necesaria al personal de salud. A pesar de que se conoce que las condiciones extremas en las que se desarrolla el trabajo del personal de salud conducen a afectaciones psicológicas y estrés, usualmente estos trabajadores no recibieron entrenamiento, ni tratamiento por parte de sus instituciones 6,13.
Desde finales del siglo XIX, cuando comenzó a considerarse que las enfermedades podían ser controladas, el Estado empezó a asumir esta función, como actor con poder y medios para llegar a la mayor cantidad de población, sobre todo a la más vulnerable y con menos recursos 28. La salud es un bien público, un derecho humano y por tanto es responsabilidad del Estado, como parte de la protección social de la población, por lo que le corresponde planificar recursos e implementar acciones e instrumentos institucionales para su atención 29. Sin embargo, desde las últimas décadas del pasado siglo, la instauración del neoliberalismo como modelo económico en muchos países de América Latina, eliminó la prioridad de los gobiernos hacia gastos públicos de salud, incluso la de los trabajadores del sector 30. Como consecuencia, estos no siempre tienen acceso gratuito a pruebas diagnósticas, carecen de seguro médico y en casos de contagio han debido sufragar sus gastos médicos o los de sus familiares 18. A pesar del aumento constante de los contagios en América Latina, que demanda mayor cantidad de recursos, se redujo el financiamiento y presupuestos destinados a la salud pública en países como Perú, Brasil, Colombia, Argentina y Ecuador 18,24,31,32.
No obstante, un estudio realizado acerca de las políticas de salud aplicadas durante la pandemia en diez países de América Latina, planteó que existe una tendencia a incrementar los recursos en el sector de la salud, acudiendo a fondos de emergencia, reasignaciones presupuestales, endeudamiento e incremento de impuestos sobre los ingresos más altos 33, por otra parte, muchas de las políticas no involucraron a las comunidades, aspecto fundamental para el control de la pandemia 33. Se requiere fortalecer la legislación y supervisión por parte de los gobiernos acerca de la responsabilidad y el suministro de EPP, otros medios y medidas de seguridad y protección social. Los gastos necesarios en EPP, capacitación del personal y presupuesto para el pago de salarios en los puestos necesarios, acorde a la demanda de personal médico, entre otras necesidades de la salud pública, significan una alta inversión que cada vez es menos considerada en los presupuestos gubernamentales 30. La reducción de los presupuestos induce a la disminución paulatina de los salarios del personal médico, que también ha sufrido problemas con los pagos 34.
A pesar de las limitaciones económicas reales para adquirir EPP, hay medidas que pueden ser tomadas en el orden social y psicológico. Por tanto, se recomienda que el Ministerio de Salud Pública, en su condición rectora oriente y controle el trabajo de las instituciones de salud en cuanto a la atención física, económica, psicológica y social de sus trabajadores. Un aspecto fundamental es el rediseño de la ley de seguridad social, que debe respaldar económicamente a todos los trabajadores de la salud. Desde el punto de vista preventivo, se deberá considerar la creación de reservas de emergencia de los equipos y materiales de higiene, imprescindibles para situaciones de crisis sanitaria, así como trabajar de manera constante en la capacitación del personal de salud para afrontar epidemias.
El reducido número de investigaciones cuantitativas encontradas, constituye una limitante de este estudio, por ello, se recomienda desarrollar líneas de investigación sobre todo para realizar futuros análisis en cuanto a la capacitación que recibe el personal de salud en general y el de enfermería en particular, especialmente en cuanto a lo que a enfrentamiento de pandemias se requiere, así como las formas de atención psicológica que se aplican en las instituciones donde trabajan y que traten las formas de violencia y discriminación de que son objeto.
Conclusiones
La seguridad laboral del personal de salud fue afectada fundamentalmente por déficit de EPP, lo que propició el incremento del contagio. El sentimiento de inseguridad, junto con jornadas laborales excesivas condujo a afectaciones psicológicas. Faltó capacitación, en especial la correspondiente a la manipulación de los EPP y otras medidas de bioseguridad. Se violaron derechos laborales y de seguridad social del personal sanitario y la legislación es incompleta en algunos casos. Se manifiesta desatención a las condiciones y derechos laborales del personal de salud, por parte del Estado e instituciones, además de la falta de recursos que existe en las economías pobres de Latinoamérica.











 texto en
texto en