Introducción
Las fístulas carotidocavernosas son comunicaciones anómalas entre la arteria carótida y el seno cavernoso, directamente o mediante ramas intradurales de la arteria carótida interna o externa, y generan un cortocircuito arteriovenoso. Pueden ser de origen espontáneo (congénitas, degenerativas, infecciosas) o más comúnmente traumáticas (hasta en un 75% de los casos). Barrow, et al.1 las clasifican, según los hallazgos angiográficos, en dos tipos: directas (tipo A) e indirectas o durales (tipos B, C y D)2. Desde el punto de vista fisiopatológico hay una disfunción hemodinámica dentro del seno cavernoso con efectos congestivos e isquémicos1,3,4.
Las fístulas de alto flujo o directas se producen por la rotura de la arteria carótida interna en el interior del seno cavernoso. El cuadro clínico es dramático y se producen principalmente por trauma o por rotura de un aneurisma, y con menos frecuencia tras osteotomías tipo Le Fort I. Las de bajo flujo o indirectas ocurren por rotura, en general espontánea, de ramas de pequeño calibre de la arteria carótida interna o externa y del seno cavernoso. La causa de estas fístulas aún es controvertida. Una hipótesis señala la rotura de las paredes delgadas de las arterias durales que atraviesan el seno cavernoso; otra afirma que se desarrollan en respuesta a una trombosis venosa espontánea en el seno cavernoso3.
Son fístulas de muy difícil diagnóstico por su poca especificidad y por ser indolentes. Se presentan con mayor frecuencia en mujeres perimenopáusicas. Se atribuyen a numerosas causas, como anomalías congénitas, hipertensión venosa espontánea por trombosis, arteriosclerosis, enfermedades del colágeno, arteritis sifilítica y daño vascular iatrogénico.
Además de los síntomas compresivos, hay aumento del flujo, elevación de la presión intracavernosa y un flujo retrógrado que induce hipertensión venosa orbitaria, exoftalmos pulsátil, quemosis, congestión venosa retiniana y de vasos epiesclerales, cefalea y dolor orbitario. El soplo fronto-orbitario sincrónico con el pulso al reclinarse es patognomónico. Los principales nervios craneales afectados que limitan los músculos extraoculares son, por orden, el VI (contiguo a la arteria carótida interna, intracavernoso), el III, el IV y el V en sus ramos 1 y 2 (también intracavernosos); estos pueden sufrir compresión en patologías del seno cavernoso o adyacentes. La ptosis y la diplopía son precoces, siendo esta última el síntoma más habitual, por compresión de los músculos oculomotores. La gravedad depende de la cantidad de flujo y de la capacidad de drenaje venoso5-8.
En las imágenes suelen observarse dilatación de la vena orbitaria superior (no específica de fístula), abombamiento lateral del seno cavernoso, engrosamiento de los músculos extraoculares y flujo anormal en el seno cavernoso.
En ausencia de drenaje anterior o de dilatación de la vena oftálmica superior es fundamental realizar una angiorresonancia magnética con gadolinio. Si existe fístula se observa ingurgitación del seno, con una sensibilidad del 83% y una especificidad del 100%. Sin embargo, esta técnica no puede definir las arterias implicadas ni el drenaje venoso cortical, por lo que resulta superior la angiografía convencional4.
Ante síntomas estables se hace observación. Un 30% de los casos se solucionan mediante maniobras de compresión3. No obstante, conviene hacer un seguimiento cercano porque puede producirse un rápido deterioro visual o funcional de los nervios craneales por aumento de la presión intraocular, dado el retorno venoso retrógrado a través de la vena oftálmica superior.
El primer tratamiento exitoso fue realizado por el cirujano británico Travers, ligando la arteria carótida común; desde entonces, los avances terapéuticos han sido cuantiosos. El tratamiento debe ser urgente en casos de hipertensión intracraneal, déficits neurológicos, pérdida visual, accidentes isquémicos transitorios, etc.
La terapia endovascular varía según el tipo de fístula. La arteria puede ser sacrificada por encima y por debajo de la fístula («atrapamiento») con coils o con otros dispositivos. Otra opción es el abordaje transarterial, transvenoso o combinado para la oclusión de la fístula con agentes líquidos, coils o stents cubiertos (con preservación arterial). El empaquetamiento transvenoso del seno cavernoso con coils es más desafiante en las fístulas directas, comparado con el que se realiza en una malformación arteriovenosa dural; además, las fístulas tienen un alto volumen de flujo y requieren un empaquetamiento muy denso para inducir trombosis en la porción venosa. Los coils de fibra ofrecen ventajas en este aspecto, a pesar de su rigidez y tendencia al contragolpe del microcatéter. Existe el riesgo de migración de coils o de agentes líquidos del lado venoso al arterial, lo cual puede ser abordado con la colocación transarterial de un balón temporal que cruce la boca de la fístula. El tratamiento transvenoso de las fístulas arteriovenosas busca eliminarlas por completo, pero evitando que el resultado final sea un reflujo venoso intracraneal. Los stents cubiertos han sido usados en las fístulas carotidocavernosas por muchos autores cuando otras alternativas han fallado9,10.
Caso clínico
Mujer de 64 años que acude a la consulta porque «Tengo salido el ojo izquierdo y veo doble». Inicia hace 7 meses con sensación súbita de masa y presión en el ojo izquierdo, ardor, dolor, diplopía y edema bipalpebral. Niega antecedentes de trauma. Fue tratada en múltiples ocasiones con esteroides, sin mejoría. En la revisión por sistemas refiere cefalea crónica. Al examen oftalmológico se encuentra una agudeza visual normal bilateral, anisocoria y defecto pupilar aferente en el ojo izquierdo. En el test de saturación al rojo se observa desaturación al rojo del 40% en el lado izquierdo. Motilidad ocular de ojo izquierdo con hipofunción del recto lateral de –4 (Fig. 1). Proptosis leve en el ojo izquierdo a la exoftalmometría. La biomicroscopía del ojo izquierdo muestra una marcada ingurgitación vascular nasal y temporal. La presión intraocular y la refracción son normales en ambos ojos. Al fondo de ojo se observan vasos tortuosos en la arcada temporal superior izquierda (Fig. 2).
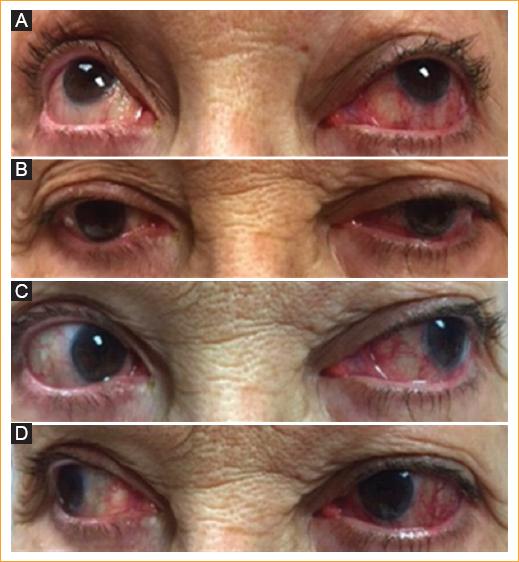
Figura 1 Examen clínico de la motilidad ocular. A: supraversión. B: infraversión. C: levoversión con marcada hipofunción del recto lateral. D: dextroversión.

Figura 2 Fondo de ojo. A: ojo derecho normal. B: ojo izquierdo con tortuosidad en las arcadas temporales, principalmente superior (flecha).
Se realiza una resonancia magnética y en la secuencia T1 axial contrastada con saturación grasa se evidencia un engrosamiento difuso de los músculos extraoculares, principalmente del recto medial y respetando el tendón y la inserción musculares, además de proptosis ocular izquierda de 22 mm (Fig. 3 A). La primera lectura por neurorradiología sugiere una oftalmopatía distiroidea como primer diagnóstico. Debido a la discrepancia clinicorradiológica, con hipofunción del recto lateral al examen físico y engrosamiento principalmente del recto medial en la resonancia, además de no mejorar con esteroides, se solicita una nueva lectura por otro neurorradiólogo y se encuentran signos de fístula carotidocavernosa en las secuencias de angiorresonancia dados por una asimetría vascular en el seno cavernoso izquierdo, en comparación con el derecho, y una dilatación de la vena oftálmica superior izquierda (Fig. 3 B).
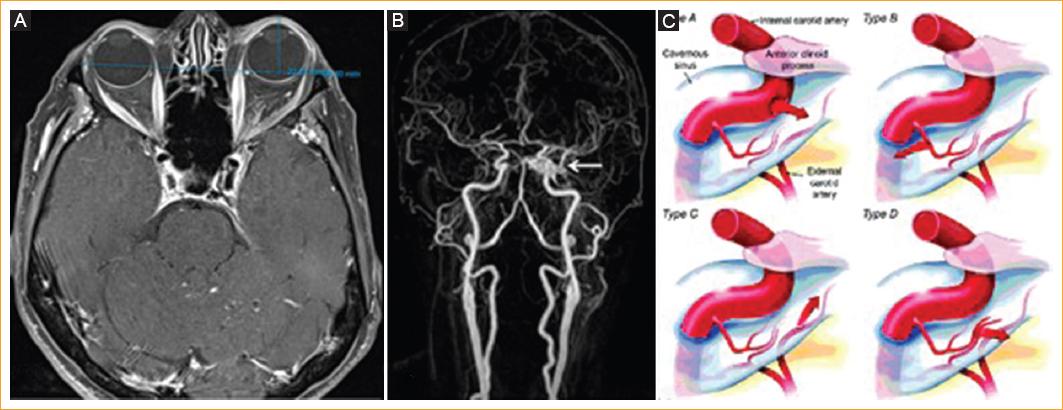
Figura 3 A: adquisición axial de resonancia magnética contrastada en secuencia T1 con saturación grasa. Se observa engrosamiento de los músculos extraoculares, principalmente del recto medial, y proptosis ocular izquierda de 22 mm. B: angiorresonancia cerebral que muestra asimetría en el seno cavernoso izquierdo (flecha) y dilatación de la vena oftálmica superior izquierda. C: clasificación de Barrow de las fístulas carotidocavernosas (tomada de Ellis, et al.2).
Tras estos hallazgos se realiza una angiografía cerebral para confirmar el diagnóstico (Fig. 4 A), en la que se demuestra una fístula carotidocavernosa de bajo flujo que, según la clasificación de Barrow3 (Fig. 3 C), es indirecta tipo B nutrida por ramas durales del tronco meningohipofisiario de la carótida interna izquierda (Fig. 4 A). Se procede entonces a realizar una embolización con coils por vía endovenosa, a través del seno petroso inferior, hasta llegar al seno cavernoso (Fig. 4 B). El control angiográfico final (Fig. 4 C) muestra la completa oclusión de la fístula por los coils.
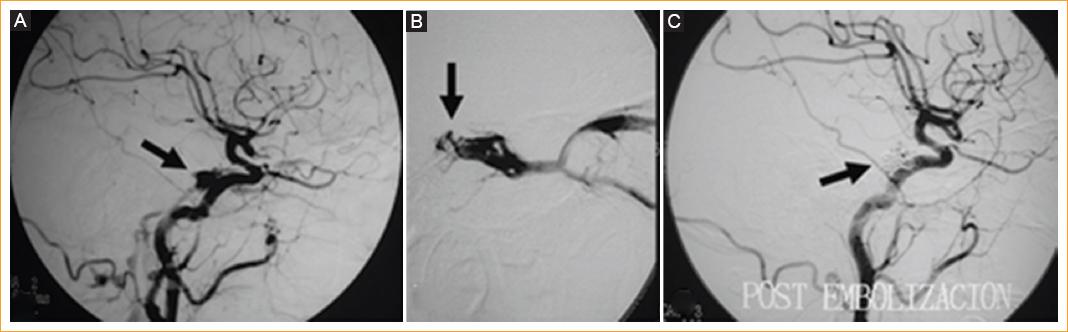
Figura 4 Angiografía cerebral. A: fístula carotidocavernosa de bajo flujo (flecha) nutrida por ramas durales del tronco meningohipofisiario de la carótida interna izquierda (Barrow tipo B). B: embolización con coils por vía venosa, a través del seno petroso inferior hasta el seno cavernoso. C: control angiográfico posterior a la embolización que muestra la completa oclusión de la fístula por los coils.
En el control a los 4 meses del tratamiento endovascular, la paciente se encuentra asintomática.
Discusión
Se trata de una paciente con proptosis unilateral crónica, limitación marcada del recto lateral, edema bipalpebral, congestión de vasos epiesclerales y vasos tortuosos al fondo de ojo. En la resonancia se encontró un engrosamiento difuso de los músculos extraoculares, principalmente del recto medial, y la impresión diagnóstica neurorradiológica inicial fue una oftalmopatía distiroidea. En una segunda lectura de la angiorresonancia se observan signos que sugieren una fístula carotidocavernosa, confirmada posteriormente mediante arteriografía.
Debido a la dificultad diagnóstica de los pacientes con fístula carotidocavernosa de bajo grado, y por tratarse de un cuadro clínico inespecífico, es importante el uso complementario de imágenes diagnósticas y realizar un enfoque multidisciplinario que oriente al diagnóstico certero. En caso de discrepancias clinicorradiológicas, como en esta paciente, que mostraba limitación del recto lateral al examen físico (músculo con menos frecuencia implicado en la oftalmopatía tiroidea), cobra gran importancia considerar una revaloración de las imágenes por otros especialistas, en especial cuando no hay mejoría con el tratamiento.
Conclusión
El diagnóstico de proptosis es un reto en oftalmología. Hay que tener presente que, a pesar de ser la causa más frecuente, no siempre la proptosis se debe a una oftalmopatía distiroidea. Cuando los signos son inusuales se debe pensar en diagnósticos diferenciales6, como en el caso presentado, en el que había limitación en el recto lateral en la evaluación de la motilidad ocular, hallazgo infrecuente en la orbitopatía tiroidea1,5,7,8.











 nueva página del texto (beta)
nueva página del texto (beta)


